
El autoconcepto y la adaptaciÃģn a la enfermedad en pacientes diabÃĐticos pediÃĄtricos
[Self-concept and adaptation to illness in pediatric diabetic patients]
Ana Bilbao-CercÃģs1 , Daniel Beniel-Navarro1 , MariÃĄn PÃĐrez-MarÃn1 , Inmaculada Montoya-Castilla1 , JosÃĐ Juan AlcÃģn-SÃĄez1 , Javier Prado-GascÃģ1
1Univ. ValÃĻncia, EspaÃąa
https://doi.org/10.5093/cl2014a5
Resumen
Nuestro objetivo es estudiar el autoconcepto y la adaptación a la enfermedad en pacientes pediátricos diabéticos. Como instrumentos de evaluación se utilizaron el registro ad-hoc para las variables sociodemográficas y de enfermedad, el cuestionario de Autoconcepto Garley (CAG) y cuestionario de respuesta adaptativa a la enfermedad en pacientes diabéticos. La muestra constó de 23 sujetos evaluados en un único momento de medida, todos ellos niños y adolescentes entre 8 y 16 años de edad. Los resultados muestran cómo aproximadamente el 50% de niños y adolescentes con diabetes tipo I presentan un autoconcepto bajo en la mayoría de las dimensiones estudiadas, destacando cómo cerca del 30% de los niños estudiados muestran un autoconcepto muy bajo. Por otro lado, la mayoría de los sujetos presentaron una conducta poco adaptativa ante su enfermedad.
Abstract
Our objective is focused on studying self-concept and adaptation to the process of disease in diabetic pediatric patients. The assessment tools used were an ad-hoc self-report for the socio-demographic and illness variables, the questionnaire of self-concept Garley (CAG), and the questionnaire of adaptive response to the disease in diabetic patients. The sample consisted of 23 subjects evaluated at a single time of measurement, all of them children and adolescents aged between 8 and 16 years of age. The results show that about 50% of the children and adolescents with type I diabetes had a low self-concept in most of the studied dimensions, being especially significant that about 30% of the studied children have a very low self-concept. Moreover, most of the subjects presented a little adaptive behavior before their illness.
La diabetes mellitus (DM) es la enfermedad endocrinolÃģgica crÃģnica pediÃĄtrica mÃĄs comÚn, basÃĄndonos en los datos de la American Diabetes Association (ADA, 2000) y la University of Michigan Diabetes Research and Training Center.
Las estimaciones de la OrganizaciÃģn Mundial de la Salud (OMS) en el aÃąo 2000 para la poblaciÃģn menor de 20 aÃąos nos revelan una prevalencia de la diabetes del 0.03% en todo el mundo y 0.15% en los paÃses desarrollados. Los datos de EspaÃąa sitÚan la prevalencia de la diabetes entre 0.3 y 1.53 casos cada 1.000 menores de 15 aÃąos. En EspaÃąa la incidencia es muy variable, oscilando entre un 7 y un 38.7/100.000 en menores de 15 aÃąos. Estos estudios espaÃąoles tambiÃĐn nos muestran cÃģmo va incrementÃĄndose la DM tipo1 en la infancia, ya que cuanto mÃĄs reciente es el estudio, mayor es la prevalencia e incidencia hallada. La OMS estima que en el aÃąo 2002 existÃan en el mundo por cada 100.000 habitantes unas 3.000 personas con DM y se producÃan 190 nuevos casos al aÃąo. Las previsiones de la OMS para el aÃąo 2030 son de 366 millones de diabÃĐticos en todo el mundo. La mayorÃa de ellos serÃĄn DM2 (Ruiz-Ramos, Escolar-Pujolar, Mayoral-SÃĄnchez, Corral-San Laureano y FernÃĄndez-FernÃĄndez, 2006).
La DM se define como un conjunto de enfermedades metabÃģlicas caracterizadas por una hiperglucemia (aumento de azÚcar en sangre), debido a una secreciÃģn defectuosa de insulina o resistencia a la acciÃģn de la insulina o ambas. La insulina es una hormona segregada por las cÃĐlulas? del pÃĄncreas que permite que la glucosa que se encuentra en la sangre se introduzca en la cÃĐlula para que ÃĐsta pueda, posteriormente, metabolizarla y obtener energÃa para el organismo.
La clasificaciÃģn tradicional de la DM es, segÚn el curso clÃnico, diabetes tipo I y diabetes tipo II. En el presente trabajo nos centraremos en la diabetes tipo I, que es la mÃĄs predominante entre la poblaciÃģn infantil y adolescente. La diabetes tipo I, tambiÃĐn conocida como diabetes insulinodependiente, diabetes juvenil o diabetes de la infancia, es el resultado de la destrucciÃģn autoinmune de los islotes de Langerhans del pÃĄncreas que producen insulina (cÃĐlulas?), produciendo una completa y permanente deficiencia de esta hormona. La insulina se necesita para el metabolismo de la glucosa, es esencial para el crecimiento, la actividad, la cicatrizaciÃģn de heridas, los depÃģsitos de grasa y el funcionamiento del cerebro. Por todo esto, las personas con diabetes tipo I no pueden sobrevivir sin una terapia de reemplazo de insulina. Se tratan bien con inyecciones diarias de insulina o con una bomba de insulina, que infunde insulina a travÃĐs de un catÃĐter a un ritmo constante, con dosis que se administran justo antes de las comidas (Wysocki, 2006). Este tratamiento debe ser permanente con el fin de mantener sus niveles de glucemia estables. La diabetes tipo I se diagnostica normalmente durante la infancia o adolescencia y su crecimiento ha aumentado considerablemente, entre esta poblaciÃģn, en las Últimas dÃĐcadas, mÃĄs de 100.000 casos por aÃąo en adolescentes de mÃĄs de 16 aÃąos (Liles y Juhnke, 2008).
Este tipo de diabetes resulta de la combinaciÃģn de una predisposiciÃģn genÃĐtica y de factores ambientales y, a la hora de su evaluaciÃģn, es muy importante centrarse en los cinco componentes del manejo de la diabetes: las inyecciones de insulina, la monitorizaciÃģn de la glucosa, el manejo de la hipoglucemia, la dieta y el ejercicio (Bimbo Williams, 2007).
Actualmente no hay cura para la Diabetes tipo I, sin embargo, los pacientes con dicha enfermedad pueden vivir con una buena calidad de vida si manejan la enfermedad adecuadamente (Machado, Anarte y Ruiz de Adana, 2010). Para ello, es importante seguir un rÃĐgimen de tratamiento que incluye diversos componentes (Bimbo Williams, 2007). El primero, y mÃĄs importante, la administraciÃģn vÃa subcutÃĄnea de insulina para mantener los niveles de glucosa en sangre en un nivel adecuado. Los pacientes deben monitorizar sus niveles de glucemia varias veces al dÃa. Para ello, se pinchan en el dedo con una lanceta y miden la glucosa con un glucÃģmetro, antes de cada comida y cuando se van a la cama (Wysocki, 2006). Los valores normales, por lo general, estÃĄn por debajo de 100mg/dl (American Diabetes Association, 2009; Wysocki, 2006).
Para medir el estado de salud del paciente se realiza el e control metabÃģlico. El control metabÃģlico es el grado en el que los niveles de glucosa en sangre se encuentran, aproximadamente, en los valores normales y se cuantifica con la hemoglobina glicosilada (HbA1c). Es un test que permite conocer los niveles de glucosa medios en las Últimas 6 a 8 semanas. SegÚn la American Diabetes Association (ADA, 2005), con una HbA1c por debajo de 7% se considera que el paciente lleva un buen control metabÃģlico (Bimbo Williams, 2007). Tener un buen control metabÃģlico resulta difÃcil para muchos pacientes con DM tipo I y, en muchas ocasiones, desviaciones de los valores normales de glucemia pueden dar lugar durante cortos periodos de tiempo a complicaciones como la hipoglucemia o una cetoacidosis metabÃģlica y, si son en largos periodos de tiempo, a complicaciones mÃĐdicas como nefropatÃas (fallos en el riÃąÃģn), neuropatÃas (daÃąos en los nervios) y retinopatÃas (ceguera) (ADA, 2005; Bimbo Williams, 2007; Wysocki, 2006). A pesar de las complicaciones, muchos pacientes pediÃĄtricos con DM tipo I no llevan a cabo una correcta adherencia al tratamiento, ni siguen las recomendaciones de su mÃĐdico.
Una de las complicaciones mÃĄs frecuentes es la hipoglucemia. Es una complicaciÃģn a corto plazo que se produce cuando los niveles de glucosa en sangre estÃĄn por debajo de los valores normales (Liles y Juhnke, 2008). Suele darse cuando el paciente se administra mÃĄs insulina de la que debe, cuando no ha ingerido suficientes alimentos o cuando ha realizado un ejercicio intenso. Los sÃntomas de la hipoglucemia son temblores, nÃĄuseas, sudoraciones, mareos, confusiÃģn y pÃĐrdida de la memoria. AsÃ, la hipoglucemia se interrumpirÃa con la ingesta de hidratos de carbono y si es muy severa, con inyecciones de glucagÃģn (Wysocki, 2006), una hormona que ejerce una acciÃģn contraria a la insulina, es decir, su funciÃģn es aumentar los niveles de glucosa en sangre.
El ejercicio fÃsico es un factor que influye en los niveles de glucosa en sangre. La realizaciÃģn de un ejercicio aerÃģbico es importante, ya que puede reducir los requerimientos de insulina, ayuda a mantener el peso, promueve la salud cardiovascular, mejora el perfil lipÃdico y la sensaciÃģn de bienestar.
Otro factor importante que influye en los niveles de glucosa en sangre es la dieta. Se sabe que la dieta en la DM tipo I juega un papel importante en la regulaciÃģn de los niveles de glucosa en sangre. Es por ello que el paciente debe llevar a cabo una dieta sana y equilibrada, con el fin de asegurar un equilibrio nutricional correcto y asÃ, evitar las situaciones de hipoglucemia e hiperglucemia (Jansà -MercÃĻ, 2004).
En el caso de los pacientes pediÃĄtricos es importante tener en cuenta el factor de dependencia con respecto a sus padres. Para manejar adecuadamente la enfermedad, los niÃąos y adolescentes necesitan una atenciÃģn continuada de sus padres y una supervisiÃģn, hasta que son capaces de reconocer ellos los sÃntomas y saben cÃģmo actuar en cada situaciÃģn. Esto supone en muchos casos una reorganizaciÃģn de la vida familiar (Algado, Basterra y GarrigÃģs, 1997; BelÃĐndez et al., 2002; Olivares, MÃĐndez, Ros y Bermejo, 1997; VÃĄzquez PÃĐrez, Cruz Quintana, Laynez Rubio, PÃĐrez GarcÃa y Godoy Izquierdo, 2008).AsÃ, es fundamental educar en responsabilidad y manejo de vida y enfermedad a estos niÃąos, permitiÃĐndoles que asuman responsabilidades en la medida de lo recomendable segÚn su edad.
Padecer una enfermedad crÃģnica, como la diabetes, tiene una serie de repercusiones fÃsicas, como las planteadas y, tambiÃĐn, algunas repercusiones psicolÃģgicas.
En lo realtivo a los aspectos psicolÃģgicos, los estudios muestran que el autoconcepto puede verse alterado ante la presencia de una enfermedad grave (Esnaola, 2009; GonzÃĄlez-Pienda y GarcÃa, 1997; RÃos, ChÃĄvez y Ãlvarez, 2007).). El autoconcepto es una parte importante de la autoestima y se entiende como la suma de creencias de un individuo sobre sus cualidades personales, lo que la persona sabe de sà misma y lo que cree que sabe. En otras palabras, el autoconcepto es la interpretaciÃģn de nuestras emociones, nuestra conducta y la comparaciÃģn de la misma con la del otro (Valles Arandiga y Valles Tortosa, 2006). Un autoconcepto no saludable/bajo puede ser un factor de riesgo de apariciÃģn temprana de complicaciones y de una reducciÃģn de la calidad de vida (VÃĄzquez PÃĐrez et al., 2008). Por otra parte, un autoconcepto saludable/alto en estos niÃąos con diabetes mellitus insulinodependiente puede ser un gran factor de protecciÃģn ante las dificultades que encuentren a lo largo de su historia de vida, tanto ante los estresores tÃpicos del ciclo evolutivo. Por ejemplo, estos niÃąos y adolescentes pueden encontrarse todavÃa con mÃĄs presiones a nivel social a la hora de sentirse iguales a sus pares y aceptados por ellos (MÃĐndez Carrillo y BelÃĐndez VÃĄzquez, 1994), como ante algunos no normativos, como es el hecho de tener que aprender a convivir con una enfermedad, que requiere tratamiento mÃĐdico continuado de manera crÃģnica.
El grado en que los pacientes se ajusten al proceso de enfermedad influirÃĄ en el grado de responsabilidad que adquieran respecto al manejo de su enfermedad y el dominio de las distintas destrezas que ello implica. Se considera como respuesta adaptativa a una enfermedad: "el grado de adecuaciÃģn psicosocial de la conducta, estado emocional y valoraciÃģn del paciente en relaciÃģn a la misma". En el caso de la DM, se requiere un reajuste en el estilo de vida del paciente que, frecuentemente, manifiesta una inadaptaciÃģn psicolÃģgica y social, que puede incidir negativamente en la adhesiÃģn al tratamiento y, por tanto, en el control metabÃģlico (Portilla del CaÃąal y Jo, 1995).
Lamentablemente, muchos individuos no logran adaptarse al padecimiento de una enfermedad crÃģnica. La acomodaciÃģn exitosa requiere que el paciente sea capaz de llevar adelante los elementos relacionados con su enfermedad de manera adaptativa. AdemÃĄs, serÃĄ fundamental: la prevenciÃģn de trastornos psicolÃģgicos asociados, de niveles bajos de autoconcepto, de sentimientos negativos y, promover altos sentimientos positivos y un funcionamiento adecuado, ligados a la satisfacciÃģn y bienestar respecto del propio self y otros dominios vitales.
El objetivo del presente trabajo es estudiar el autoconcepto y la adaptaciÃģn a la enfermedad en pacientes pediÃĄtricos diabÃĐticos. MÃĄs especÃficamente, describiremos los aspectos ligados a las dimensiones del autoconcepto (fÃsica, social, familiar, intelectual, personal y la sensaciÃģn de control) y de la adaptaciÃģn al proceso de enfermedad (valoraciÃģn de la severidad de la enfermedad, barreras para el cumplimiento del tratamiento, conducta de salud, molestias asociadas a la enfermedad, repercusiÃģn psicolÃģgica) de los niÃąos y adolescentes diabÃĐticos.
El presente estudio ha sido realizado gracias a una ayuda a la investigaciÃģn de la AsociaciÃģn EspaÃąola de PsicologÃa ClÃnica y PsicopatologÃa.
MÃĐtodo
Participantes y procedimiento
La muestra de estudio estÃĄ constituida por 23 pacientes pediÃĄtricos con diabetes mellitus tipo I. Las edades de los pacientes estÃĄn comprendidas entre los 8 y los 16 aÃąos.
Los pacientes participantes en el estudio acudÃan regularmente a las consultas de endocrinologÃa del Consorcio Hospital General Universitario de Valencia, para el seguimiento de la enfermedad.
El diseÃąo del estudio fue un pase Único de pruebas efectuado en un Único momento temporal. Se estudiaron las variables sociodemogrÃĄficas y de enfermedad y, como variables psicolÃģgicas, se evaluaron el autoconcepto y la adaptaciÃģn a la enfermedad. Esta evaluaciÃģn se realizÃģ durante la visita regular de seguimiento concertada previamente con el endocrino pediÃĄtrico.
Instrumentos
Para el estudio de los factores demogrÃĄficos se incluyÃģ un registro ad- hoc que recogÃa: el nÚmero de historia clÃnica, la fecha de nacimiento, la edad, el sexo y el curso acadÃĐmico. Respecto a la informaciÃģn de interÃĐs de la enfermedad , se empleÃģ un registro ad-hoc que incluÃa: el diagnÃģstico principal, el diagnÃģstico secundario y el tiempo de diagnÃģstico.
Para la evaluaciÃģn del autoconcepto se empleÃģ el Cuestionario de Autoconcepto Garley (CAG), validado en la poblaciÃģn infantil y adolescente espaÃąola, que recoge las principales dimensiones del auto-concepto: fÃsica, social, familiar, intelectual, personal y sensaciÃģn de control (GarcÃa Torres, 2011). El Cuestionario de Autoconcepto Garley consta de 48 afirmaciones relacionadas con las 6 dimensiones del autoconcepto y a cada dimensiÃģn le corresponden 8 afirmaciones. El sujeto examinado tiene 5 opciones de respuesta: 1 = nunca, 2 = pocas veces, 3 = no sabrÃa decir, 4 = muchas veces y 5 = siempre. Para su correcciÃģn se obtiene la puntuaciÃģn directa en cada dimensiÃģn sumando directamente los puntos obtenidos y dependiendo de la edad del paciente -desde 3š Primaria hasta 4š ESO-, se obtienen tambiÃĐn los centiles. En las afirmaciones redactadas en forma negativa, se invierte la puntuaciÃģn.
Las dimensiones recogidas por dicho instrumento son:
- FÃsica, que evalÚa el grado de aceptaciÃģn y satisfacciÃģn con el propio aspecto o apariencia fÃsica.
- Social, que indica cÃģmo se percibe el sujeto en cuanto a su habilidad para ser aceptado por los otros y para tener amigos.
- Intelectual, que nos muestra cÃģmo se evalÚa el sujeto respecto a sus capacidades intelectuales y a su rendimiento acadÃĐmico.
- Familiar, que permite conocer cÃģmo se relaciona el sujeto con su familia y el grado de satisfacciÃģn que le proporciona su situaciÃģn familiar.
- SensaciÃģn de control, que es la dimensiÃģn mÃĄs novedosa. El sujeto valora en el plano de los objetos, de las personas y del pensamiento, en quÃĐ grado cree que controla esa realidad.
- Personal, que es una valoraciÃģn global como persona. Es un plano de abstracciÃģn superior al de las dimensiones anteriores, por ello se puede considerar como una escala de autoestima.
Es un cuestionario breve (15-20 minutos), preciso y fÃĄcil de aplicar que permite obtener informaciÃģn muy completa sobre el auto-concepto y la autoestima en un periodo evolutivo muy amplio, de los 8 a 18 aÃąos (GarcÃa Torres, 2011).
Para la evaluaciÃģn de la adaptaciÃģn a la enfermedad se utilizÃģ el Cuestionario de la Respuesta Adaptativa a la Enfermedad. Dicho cuestionario ha sido validado en poblaciÃģn cubana (Portilla del CaÃąal y Jo, 1995), estando pendiente su validaciÃģn en la poblaciÃģn espaÃąola. Con el objetivo de evaluar el alcance de las manifestaciones y los esfuerzos del sujeto por lograr el ajuste a la enfermedad, se decidiÃģ emplear este cuestionario que evalÚa elementos que intervienen en la respuesta psicolÃģgica y social de la enfermedad en pacientes diabÃĐticos y que, ademÃĄs, incluye elementos cognitivos, emocionales y conductuales. Este cuestionario consta de cinco factores:
- ValoraciÃģn de la severidad de la enfermedad, que es el grado en que el paciente juzga su enfermedad como algo serio y de consecuencias graves para la calidad y duraciÃģn de su vida .
- Barreras para el cumplimiento del tratamiento, que se refiere a los aspectos del tratamiento o relacionados con ÃĐl que son valorados por el paciente como negativos o difÃciles de cumplir.
- Conducta de salud, que es el grado en que la conducta es favorable al cumplimiento del tratamiento.
- Molestias asociadas a la enfermedad, que se refiere a la frecuencia de apariciÃģn e intensidad de sÃntomas molestos de la DM.
- RepercusiÃģn psicolÃģgica que es el grado en que la autoestima del paciente se ve afectada por sentimientos de minusvalÃa y vergÞenza relacionados con la enfermedad.
Para nuestro estudio hemos empleado una versiÃģn adaptada de Portilla del CaÃąal y Jo (1995) que consta de 30 preguntas que exploran los cinco factores que conforman dicha respuesta adaptativa.
La puntuaciÃģn final del cuestionario se calcula a partir de la suma de las puntuaciones obtenidas en cada uno de los Ãtems y oscila entre 0 y 70. Cuanto menor sea la puntuaciÃģn final obtenida, esto significa que los niÃąos diabÃĐticos refieren con mayor frecuencia: una mayor presencia de barreras en el cumplimiento de la enfermedad, juzgan mÃĄs su enfermedad como algo serio y de consecuencias graves para su calidad de vida, presentan una peor conducta de salud, con mÃĄs frecuencia tienen molestias relacionadas con la diabetes y estÃĄn mÃĄs afectados psicolÃģgicamente. Una calificaciÃģn mayor de 63.5 puntos se considera una buena respuesta adaptativa (Portilla del CaÃąal y Jo, 1995).
Resultados
Variables sociodemogrÃĄficas y clÃnicas
La muestra consistiÃģ en 23 pacientes diabÃĐticos del Consorcio Hospital General Universitario de Valencia nacidos entre 1995 y 2003, con edades comprendidas entre los 8 y 16 aÃąos ( M = 12.3, DT = 2.03).
HabÃa un total de 12 mujeres (52.2%) y 11 hombres (47.8%). Todos los pacientes eran estudiantes y su nivel de estudios era: el 34.78 % ( n = 8) eran de primaria (de los cuÃĄles, un 13% ( n = 3) cursaba 3š de Primaria, un 8.7% ( n = 2) 4š de Primaria y un 13% 5š de Primaria ( n = 3), y el 65.21 % ( n = 15) eran de secundaria, de los cuÃĄles, un 26.1% ( n = 6) iban a 1š ESO, un 17.4% ( n = 4) a 2š de ESO, un 17.4% ( n = 4) a 3š de ESO y un 4.3% ( n = 1) a 4š de ESO.
En lo relativo a la enfermedad, todos los pacientes ( n = 18) presentaban Diabetes Mellitus tipo I. Un 21.5% ( n = 5) presentaban una patologÃa asociada (cardiopatÃa, cavernomatosis portal, epilepsia y celiaquÃa, hipertensiÃģn arterial y un trastorno de la conducta y, finalmente, tiroiditis autoinmune) pero, tras realizar los anÃĄlisis pertinentes, pudimos comprobar cÃģmo este hecho no influÃa de manera significativa a la hora de explicar los resultados relativos al autoconcepto.
El tiempo de diagnÃģstico de la enfermedad oscilÃģ entre 5 meses hasta los 11 aÃąos, siendo el tiempo medio de diagnÃģstico de 52.91 meses (aproximadamente 4 aÃąos y 4 meses) ( DT = 39.26). El 21.7% de los pacientes habÃan recibido el diagnÃģstico de DM-I entre 5 meses y 1 aÃąo antes del pase de pruebas de este estudio, el 43.4% hacÃa como mucho 3 aÃąos y, aproximadamente, el 30% de los casos habÃan sido diagnosticados hacÃa mÃĄs de 5 aÃąos.
Variable psicolÃģgica autoconcepto
Dada la importancia que el desarrollo del autoconcepto tiene en la poblaciÃģn infantil, consideramos conveniente conocer cÃģmo dicha variable se manifestaba en nuestra muestra de estudio. Para ello, empleamos el Cuestionario de Autoconcepto Garley (CAG) e intentamos ver cÃģmo el autoconcepto se distribuÃa en nuestros sujetos. Los datos muestran que la puntuaciÃģn mÃĄxima en cada dimensiÃģn del auto-concepto variaba segÚn los casos, siendo entre 35 y 40, segÚn el nivel de estudios y la edad del paciente, la puntuaciÃģn que corresponderÃa a un percentil 95.
A la hora de describir nuestra muestra nos planteamos que los pacientes con percentiles entre 65 y 95, en cualquier dimensiÃģn, serÃan considerados como sujetos con un buen autoconcepto (con puntuaciones directas, en general, entre 30 y 40), los pacientes con percentiles por debajo de 50, los entenderÃamos con un bajo auto-concepto (con puntuaciones directas por debajo de 30) y los de percentiles por debajo de 15, con un muy bajo autoconcepto. Hay que seÃąalar que, en el caso de los niÃąos de 3š y 4š de Primaria, un percentil por debajo de 50 se correspondÃa con puntuaciones superiores a 30.
En las figuras 1 a 6 se muestran las distribuciones en las 6 dimensiones del Autoconcepto segÚn porcentajes de los percentiles medios.
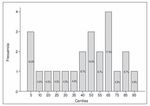
Figura 1. RepresentaciÃģn grÃĄfica correspondiente a los percentiles de la dimensiÃģn fÃsica del Cuestionario de Autoconcepto GARLEY (CAG) ( n = 23).
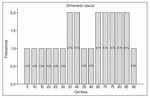
Figura 2 . RepresentaciÃģn grÃĄfica correspondiente a los centiles de la dimensiÃģn social del cuestionario de Autoconcepto GARLEY (CAG) ( n = 23).
Figura 3 . RepresentaciÃģn grÃĄfica correspondiente a los centiles de la dimensiÃģn familiar del cuestionario de Autoconcepto GARLEY (CAG) ( n = 23).
Figura 4 . RepresentaciÃģn grÃĄfica correspondiente a los centiles de la dimensiÃģn intelectual del cuestionario de Autoconcepto GARLEY (CAG) ( n = 23).
Figura 5 . RepresentaciÃģn grÃĄfica correspondiente a los centiles de la dimensiÃģn personal del cuestionario de Autoconcepto GARLEY (CAG) ( n = 23).
Figura 6 . RepresentaciÃģn grÃĄfica correspondiente a los centiles de la dimensiÃģn sensaciÃģn de control del Cuestionario de Autoconcepto GARLEY (CAG) ( n = 23).
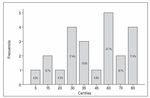
Figura 7 . RepresentaciÃģn grÃĄfica correspondiente a la puntuaciÃģn total (%) sobre la respuesta adaptativa a la enfermedad de la diabetes ( n = 23).
En lo relativo a la dimensiÃģn fÃsica, la media de puntuaciÃģn directa de los niÃąos diabÃĐticos fue de 29.35. Dicha puntuaciÃģn directa variaba en su centil, dependiendo de si el niÃąo cursaba Primaria o la ESO. Para los niÃąos de primaria, el percentil oscilaba entre 20 y 35. Para los niÃąos de la ESO entre 45 y 60. AsÃ, los niÃąos de secundaria presentaron con mÃĄs frecuencia un percentil cercano a 50, mientras que los alumnos de primaria mostraron un percentil muy inferior, menor de 35, lo que parece indicar que, en nuestra muestra, estos niÃąos tienen un nivel menor de aceptaciÃģn del propio aspecto o apariencia fÃsica.
Observando la figura 1 podemos comprobar cÃģmo el 43.2 % ( n = 10) de los niÃąos estudiados (Primaria y ESO) tenÃan un percentil inferior a 50, es decir, su puntuaciÃģn en la dimensiÃģn fÃsica del auto-concepto fue mÃĄs baja que la del 50% de su poblaciÃģn normal de referencia por edad y curso. De ellos, un 30.2% ( n = 7) presentaban un percentil por debajo o igual a 30 que se correspondeÃa con un auto-concepto en la dimensiÃģn fÃsica muy bajo. AdemÃĄs, el 17.4% de los pacientes diabÃĐticos ( n = 4) tuvieron un nivel muy bajo de autoconcepto fÃsico con percentiles por debajo de 15 y puntuaciones directas inferiores a 30.
SÃģlo el 34.8% de los pacientes diabÃĐticos ( n = 8) tuvieron medidas que apuntaban a la presencia de un buen autoconcepto en la dimensiÃģn fÃsica, puntuando igual o superior a 30 (percentiles 65-95).
En lo relativo a la dimensiÃģn social, la media de puntuaciÃģn directa de los niÃąos diabÃĐticos fue de 31.30. Dependiendo si el niÃąo iba a Primaria o a la ESO, la puntuaciÃģn directa tambiÃĐn variÃģ. Si cursaba Primaria, el percentil que correspondÃa con dicha puntuaciÃģn directa media se encontraba entre el 30 y el 50 y, en la ESO, se encontraba entre el 60 y el 80, siendo asà su puntuaciÃģn superior a la de la mayor parte de la poblaciÃģn normal.
Observando la figura 2 podemos seÃąalar cÃģmo el 43.2% ( n = 10) de los niÃąos estudiados (Primaria y ESO) tuvieron un percentil inferior a 50 (es decir, su puntuaciÃģn en la dimensiÃģn social del autoconcepto era inferior a la del 50% de su poblaciÃģn normal de referencia por edad y curso). Por otra parte, el 25.9% ( n = 6) de los niÃąos diabÃĐticos de nuestra muestra tuvieron un percentil inferior o igual a 30, incluso el 13% ( n = 3) presentaron un nivel muy bajo de autoconcepto social con percentiles por debajo de 15 y puntuaciones inferiores a 30. Los datos nos muestran cÃģmo los niÃąos diabÃĐticos con mayor edad tuvieron puntuaciones en la dimensiÃģn social del autoconcepto mÃĄs elevadas, lo que parece indicar que se percibÃan mejor en cuanto a sus habilidades para ser aceptado por los demÃĄs y tener amigos.
En lo relativo a la dimensiÃģn familiar del autoconcepto, la media de puntuaciÃģn directa de los niÃąos diabÃĐticos fue de 32.04. Dependiendo de si el niÃąo cursaba Primaria o la ESO, la puntuaciÃģn directa de nuevo correspondiÃģ a un percentil u otro. Si iba a Primaria, el percentil relativo a dicha puntuaciÃģn directa media se encontraba entre 30 y 40 y, en la ESO, se encontraba entre 55 y 70. Los datos nos muestran cÃģmo los niÃąos diabÃĐticos de nuestra muestra de estudio presentaban diferentes caracterÃsticas en esta dimensiÃģn segÚn edad/curso. Los niÃąos de Primaria obtuvieron, en general, un percentil por debajo de 50, mientras que los alumnos de la ESO mostraron un percentil alrededor de 50 y, en ocasiones, superior.
La figura 3 nos permite observar cÃģmo el 38.9% ( n = 9) de los niÃąos estudiados obtuvieron un percentil inferior a 50, es decir, su puntuaciÃģn en la dimensiÃģn familiar del autoconcepto fue mÃĄs baja que la del 50% de su poblaciÃģn normal de referencia por edad y curso. Por otra parte, casi un 26% de estos pacientes tuvo una puntuaciÃģn centil igual o inferior a 30, siendo este un valor bajo en esta dimensiÃģn familiar. AdemÃĄs, el 13% de los pacientes diabÃĐticos ( n = 3) presentaron un nivel muy bajo de autoconcepto familiar, con percentiles menores a 15 y puntuaciones directas inferiores a 30. Ãnicamente, el 30.4% ( n = 7) de los niÃąos obtuvieron un percentil de 75 o superior, que seÃąalaba la presencia de un autoconcepto social muy alto.
En lo que respecta a la dimensiÃģn intelectual, la media de puntuaciÃģn directa de los niÃąos diabÃĐticos fue de 30.30. Dependiendo si el niÃąo iba a Primaria o a la ESO, la puntuaciÃģn directa correspondiÃģ a un percentil u otro. En primaria, el percentil que correspondÃa con dicha puntuaciÃģn directa media se encontraba entre 40 y 50 y, en la ESO, se encontraba entre 60 y 85. Esto nos lleva a seÃąalar cÃģmo las puntuaciones en la dimensiÃģn intelectual en los niÃąos diabÃĐticos se distribuyeron de una manera muy diferente. Los niÃąos de Primaria presentaron un percentil medio cercano a 50, mientras que los alumnos de la ESO mostraron un percentil general bastante superior en esta dimensiÃģn.
Observando la GrÃĄfica 4 podemos resaltar cÃģmo el 25.9% ( n = 6) de los niÃąos estudiados tuvieron un percentil inferior a 50, es decir, su puntuaciÃģn en la dimensiÃģn intelectual del autoconcepto fue mÃĄs baja que la del sujeto tÃpico de su poblaciÃģn normal de referencia por edad y curso. De ellos, el 17.3% ( n = 4) presentÃģ una puntuaciÃģn en la dimensiÃģn intelectual inferior o igual a 30, lo que significaba que tenÃan puntuaciones muy bajas en esta dimensiÃģn. AdemÃĄs, el 13% de los pacientes diabÃĐticos ( n = 3) presentaron un nivel muy bajo en las medidas en el autoconcepto intelectual, con percentiles por debajo de 15 y puntuaciones inferiores a 30.
El 56.4% de los pacientes diabÃĐticos de nuestra muestra ( n =13) presentaron un muy alto autoconcepto intelectual, puntuando en esta dimensiÃģn con mÃĄs de 30 (percentil entre 65 y 95). El 43.4% ( n = 10) de los niÃąos obtuvieron un percentil de 75 o superior, con lo que su puntuaciÃģn en esta dimensiÃģn estaba muy por encima de la de la poblaciÃģn normal.
En cuanto a la dimensiÃģn personal, la media de puntuaciÃģn directa de los niÃąos diabÃĐticos fue de 32.26. Dependiendo si el niÃąo iba a Primaria o a la ESO, el percentil que se relacionaba con cada puntuaciÃģn directa variaba. En Primaria, el percentil que correspondiÃģ con dicha puntuaciÃģn directa media se encontraba entre 25 y 35 y, en la ESO, se encontraba entre 35 y 60. AsÃ, nuestros pacientes presentaron una distribuciÃģn en la dimensiÃģn personal cuyas medidas variaban segÚn la edad. Tanto los niÃąos de Primaria como los de la ESO presentaron, en general, un percentil por debajo de 50, siendo ademÃĄs muy baja la puntuaciÃģn centil media de los niÃąos de primaria (25-35). Los niÃąos de la ESO obtuvieron aquÃ, en general, medidas mÃĄs elevadas que los de primaria.
La figura 5 nos muestra cÃģmo el 52.3% ( n = 12) de los niÃąos estudiados tuvieron un percentil inferior a 50, asÃ, su puntuaciÃģn en la dimensiÃģn personal del autoconcepto era mÃĄs baja que la del 50% de su poblaciÃģn normal de referencia por edad y curso. Es importante remarcar, ademÃĄs, que el 34.7 % ( n = 8) de ellos obtuvieron medias muy bajas en la puntuaciÃģn centil (inferior o igual a 30) y que el 13% ( n = 3) presentaron un nivel muy bajo de autoconcepto personal con percentiles por debajo de 15 y puntuaciones inferiores a 30.
Los datos seÃąalan que el 26.1% de los niÃąos diabÃĐticos ( n = 6) tuvieron medidas altas en el autoconcepto personal, puntuando mÃĄs de 30 (percentil entre 65 y 95). AdemÃĄs, sÃģlo el 17.4% ( n = 4) de los niÃąos alcanzaron un percentil de 75 o superior, es decir, medidas muy altas en la valoraciÃģn global de sà mismo como persona.
Por Último, en lo referente a la dimensiÃģn de sensaciÃģn de control, la media de puntuaciÃģn directa de los niÃąos diabÃĐticos fue de 26.83. En este caso la puntuaciÃģn directa media, en ambos grupos (Primaria y ESO), correspondÃa a un percentil entre 30 y 35. No obstante, los niÃąos de la ESO obtuvieron medidas mÃĄs altas que los de Primaria, en esta dimensiÃģn.
La figura 6 nos permite observar cÃģmo el 48 % ( n = 11) de los niÃąos estudiados tuvieron un percentil inferior a 50, es decir, su puntuaciÃģn en la dimensiÃģn de sensaciÃģn de control del autoconcepto fue mÃĄs baja que la de los sujetos tÃpicos de su poblaciÃģn normal de referencia por edad y curso. Un 39.3% ( n = 9) presentÃģ un percentil inferior o igual a 30, siendo esta una puntuaciÃģn que seÃąala medidas bajas en la dimensiÃģn de sensaciÃģn de control. MÃĄs concretamente, un 21.7% ( n = 5), presentaron un nivel muy bajo en sensaciÃģn de control, con percentiles por debajo de 15 y puntuaciones inferiores a 30.
Cabe destacar que, en la dimensiÃģn de sensaciÃģn de control, sÃģlo el 13% ( n = 3) de los niÃąos obtuvieron un percentil de 75 o superior, es decir, medidas muy altas en lo que se refiere al grado en que creÃa que controlaba su realidad en cuanto a pensamientos, objetos y personas.
Respuesta adaptativa a la enfermedad en pacientes diabÃĐticos
A travÃĐs de este cuestionario se evaluaban elementos que intervenÃan en la respuesta psicolÃģgica, social, cognitiva, emocional y conductual de los pacientes diabÃĐticos.
A continuaciÃģn, analizaremos en detalle los resultados aparecidos en la tabla 2.
En lo relativo al factor 1 (valoraciÃģn de la severidad de la enfermedad), la puntuaciÃģn media obtenida fue de 2.2, siendo ÃĐsta una puntuaciÃģn muy baja (considerando que la puntuaciÃģn mÃĄxima posible era de 6 y la mÃnima de 0). En particular, en la pregunta "me siento preocupado por las consecuencias que puede tener para mà ser diabÃĐtico" la puntuaciÃģn media fue de 0. AsÃ, en general, nuestros pacientes diabÃĐticos describieron su enfermedad como algo serio, mÃĄs concretamente, se sentÃan preocupados sobre todo por las consecuencias que podÃa tener ser diabÃĐtico.
En cuanto al factor 2 (barreras para el cumplimiento del tratamiento), la puntuaciÃģn media obtenida fue de 2.4, siendo ÃĐsta una puntuaciÃģn baja (puntuaciÃģn mÃĄxima posible 5 y mÃnima 0). MÃĄs concretamente, las preguntas que obtuvieron puntuaciones mÃĄs bajas fueron las relacionadas con el aspecto del tratamiento que mÃĄs les costaba seguir, en su caso, las inyecciones de insulina y la molestia de tener que estar pendientes de la hora para cumplir el tratamiento. AsÃ, podemos observar cÃģmo nuestros niÃąos diabÃĐticos consideraron molesto tener que estar pendientes de la hora para cumplir el tratamiento y les costaba cumplir con las inyecciones de insulina.
En el factor 3 (conducta de salud), la puntuaciÃģn media obtenida fue de 2.3, siendo ÃĐsta una puntuaciÃģn bastante alta (puntuaciÃģn mÃĄxima 3 y mÃnima 0). AsÃ, los pacientes diabÃĐticos mostraron una conducta de salud favorable para cumplir su tratamiento, en cuanto a los aspectos relacionados con la comida, el ejercicio y el peso. Sin embargo, cabe destacar que, casi la mitad de la muestra, sÃģlo se controlaba su peso cuando iba a consulta.
El factor 4 (molestias asociadas a la enfermedad) tuvo puntuaciÃģn media de 2.2, siendo ÃĐsta bastante alta (puntuaciÃģn mÃĄxima posible 3 y mÃnima 0). AsÃ, los pacientes diabÃĐticos presentaron, en general, pocos sÃntomas de molestia relacionada con su DM.
En cuanto al factor 5 (repercusiÃģn psicolÃģgica), la puntuaciÃģn media obtenida fue de 1.7, siendo ÃĐsta una puntuaciÃģn baja (puntuaciÃģn mÃĄxima posible 4 y mÃnima 0). Podemos seÃąalar cÃģmo nuestra muestra mostraba una autoestima que, en ocasiones, se veÃa afectada por sentimientos de minusvalÃa y vergÞenza relacionadas con la enfermedad, mÃĄs concretamente, cuando conocÃan a alguien y cuando asistÃan a alguna actividad social.
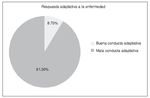
Por lo que respecta a la puntuaciÃģn media global del Cuestionario de la Respuesta Adaptativa a la Enfermedad de la Diabetes, ÃĐsta fue de 55.6 (puntuaciÃģn mÃĄxima posible 70 y mÃnima 0). Es importante seÃąalar que, segÚn el cuestionario utilizado, para considerar que un paciente diabÃĐtico tiene una buena respuesta adaptativa debe obtener una puntuaciÃģn media global mayor de 63.5. Los datos de la GrÃĄfica 7 nos muestran cÃģmo el 91.3% ( n = 21) de los sujetos de nuestra muestra de pacientes diabÃĐticos pediÃĄtricos obtuvieron una puntuaciÃģn inferior a 63.5 y, por tanto, no presentaron una buena respuesta adaptativa de la diabetes. SÃģlo, el 8.7% ( n = 2) de nuestra muestra manifestÃģ una buena respuesta adaptativa.
La baja puntuaciÃģn general de nuestros sujetos en este cuestionario, que indica la presencia de una mala respuesta adaptativa general, vendrÃa configurada principalmente por las puntuaciones especialmente poco saludables en los Ãtems: "me siento preocupado por las consecuencias que puede tener para mà ser diabÃĐtico", "el aspecto de mi tratamiento que me resulta mÃĄs difÃcil de cumplir son las inyecciones de insulina", " me molesta tener que estar pendiente de la hora para cumplir mi tratamiento", "cuando conozco a alguien le digo que soy diabÃĐtico" y " cuando asisto a alguna actividad social me disgusta que los otros sepan que soy diabÃĐtico" y los factores valoraciÃģn de la severidad de la enfermedad, barreras para el cumplimiento de la enfermedad, conducta de salud y repercusiÃģn psicolÃģgica.
Por otra parte, los sujetos que presentaron una buena respuesta adaptativa en nuestra muestra, aÚn siendo un porcentaje muy inferior, obtuvieron puntuaciones mÃĄs saludables sobre todo en los Ãtems: "diariamente yo hago (comidas)", "en general trato de ajustarme todo lo que puedo a mi rÃĐgimen de tratamiento", "creo que vale la pena cumplir con el tratamiento para poder tener un buen control metabÃģlico", "tengo sÃntomas molestos relacionados con la diabetes", "tengo que visitar frecuentemente al mÃĐdico porque constantemente tengo molestias relacionadas con la diabetes" y "en realidad sÃģlo tengo sÃntomas cuando estoy descontrolado" y en los factores conducta de salud y molestias asociadas a la enfermedad.
DiscusiÃģn y conclusiones
El autoconcepto juega un papel muy importante en el ajuste de una enfermedad crÃģnica en los niÃąos y adolescentes. Todo el rÃĐgimen de tratamiento que tiene que seguir un niÃąo y adolescente diabÃĐtico puede impactar de manera negativa en la configuraciÃģn de su identidad. Existen pocos estudios que hayan investigado cÃģmo el autoconcepto afecta al niÃąo o adolescente diabÃĐtico, es por ello que hemos valorado la importancia de profundizar en este campo. Empleamos para ello el cuestionario de autoconcepto GARLEY (CAG) que consta de seis dimensiones que analizan en profundidad el autoconcepto.
Los resultados nos muestran cÃģmo aproximadamente el 50% de los niÃąos y adolescentes con diabetes tipo I de nuestra muestra presentaron, en la mayorÃa de las dimensiones estudiadas, un nivel bajo de autoconcepto. ResultÃģ especialmente llamativo el hecho de que cerca del 30% de los sujetos estudiados manifestaran ademÃĄs un autoconcepto muy bajo.
Los datos obtenidos van en la linea de las ideas planteadas por los estudios, que seÃąalan que "los niÃąos y adolescentes con diabetes mellitus tipo I presentarÃĄn un bajo autoconcepto". Podemos destacar cÃģmo en prÃĄcticamente todas las dimensiones (a excepciÃģn de la intelectual), la mitad de los niÃąos diabÃĐticos obtuvieron un autoconcepto con valores bajos y que, de estos, un elevado porcentaje, en muchos caso cercano a una cuarta parte de los niÃąos estudiados, lo presentaron muy bajo.
Concretamente, podemos seÃąalar cÃģmo los sujetos de nuestra muestra presentaron distribuciones diferentes en las dimensiones del autoconcepto, segÚn el curso acadÃĐmico. Los niÃąos de menor edad, que cursaban primaria, manifestaron niveles bajos en el auto-concepto fÃsico, social, familiar y personal, considerando los percentiles en funciÃģn de su grupo normal de referencia por curso y edad. En la dimensiÃģn intelectual, mostraron, sin embargo, puntuaciones centiles superiores a 50. Los niÃąos de mayor edad, que cursaban la ESO, tuvieron puntuaciones centiles superiores a 50 en las dimensiones del autoconcepto fÃsico, social, familiar e intelectual, considerando el baremo de su poblaciÃģn normal de referencia por curso y edad. Sin embargo, presentaron niveles mÃĄs bajos en el autoconcepto personal (percentiles menores a 50).
Una buena respuesta adaptativa es fundamental para llevar un adecuado estilo de vida y una buena adaptaciÃģn psicolÃģgica y social. Dicha respuesta adaptativa, a su vez, permite una buena adhesiÃģn al tratamiento y, por tanto, un buen control metabÃģlico. El control metabÃģlico resulta difÃcil de cumplir para muchos pacientes y hace que puedan tener complicaciones mÃĐdicas (por ejemplo, hipoglucemias, nefropatÃas, neuropatÃas y retinopatÃas) (Bimbo Williams, 2007; Wysocki, 2006). En cuanto a los resultados obtenidos en la respuesta adaptativa a la enfermedad en pacientes diabÃĐticos, a travÃĐs del cuestionario aplicado a los niÃąos (Portilla del CaÃąal y Jo, 1995), se realizaron preguntas acerca de la severidad de la enfermedad, de las barreras de cumplimiento y de las molestias asociadas a la enfermedad, entre otras.
La mayorÃa de los sujetos (mÃĄs del 90%) presentaron una mala conducta adaptativa ante su enfermedad, lo que suponÃa: una mayor presencia de barreras en el cumplimiento de la enfermedad, juzgando mÃĄs su enfermedad como algo serio y de consecuencias graves para su calidad de vida, presentando una peor conducta de salud, con mÃĄs frecuencia tenÃan molestias relacionadas con la diabetes y estando psicolÃģgicamente mÃĄs afectados.
Tras analizar todos los factores del Cuestionario Respuesta Adaptativa a la Enfermedad en Pacientes DiabÃĐticos, nuestros pacientes obtuvieron una puntuaciÃģn media muy baja en el factor 1 (valoraciÃģn de la severidad de la enfermedad), unas puntuaciones bajas en el factor 2 (barreras para el cumplimiento de la enfermedad) y el factor 5 (repercusiÃģn psicolÃģgica) y unas puntuaciones altas en el factor 3 (conducta de salud) y factor 4 (molestias relacionadas con la enfermedad).
A partir de los datos podemos destacar cÃģmo algunos Ãtems relacionados con la valoraciÃģn de la severidad de la enfermedad, las barreras para el cumplimiento de la enfermedad y la repercusiÃģn psicolÃģgica, fueron los que obtuvieron las puntuaciones mÃnimas y que, varios de los Ãtems relacionados con la conducta de salud y las molestias relacionadas con la diabetes, fueron los que obtuvieron las mayores puntuaciones.
Los Ãtems en los cuÃĄles se obtuvieron las puntuaciones mÃnimas fueron: "me siento preocupado por las consecuencias que puede tener para mà ser diabÃĐtico", "el aspecto de mi tratamiento que me resulta mÃĄs difÃcil de cumplir son las inyecciones de insulina", " me molesta tener que estar pendiente de la hora para cumplir mi tratamiento", "cuando conozco a alguien le digo que soy diabÃĐtico" y " cuando asisto a alguna actividad social me disgusta que los otros sepan que soy diabÃĐtico".
Las bajas puntuaciones encontradas en nuestra muestra en las diferentes dimensiones del autoconcepto y la mala respuesta adaptativa, nos lleva a seÃąalar la necesidad creciente de implementar programas psicolÃģgicos de apoyo a estos niÃąos para mejorar estos elementos fundamentales de su desarrollo vital ligados a la construcciÃģn de su identidad y al proceso funcional de adaptaciÃģn a su enfermedad. AdemÃĄs, es importante prestar especial atenciÃģn a los niÃąos de menor edad, que muestran menores niveles en autoconcepto.
La investigaciÃģn en contextos hospitalarios es un factor estratÃĐgico en el desarrollo y mejora de la atenciÃģn sanitaria a los ciudadanos y en las intervenciones comunitarias desde el ÃĄmbito de la salud pÚblica, contribuyendo a aumentar la calidad de las prestaciones tanto individuales como comunitarias y, c on ello, el beneficio social para la poblaciÃģn. Con estudios como el nuestro, que intentan describir las caracterÃsticas psicolÃģgicas presentes en una enfermedad crÃģnica de inicio en la infancia, pretendemos seÃąalar la importancia de la puesta en prÃĄctica de actuaciones psicolÃģgicas especÃficas que ayuden a prevenir elementos significativos de riesgo para el desarrollo futuro de los niÃąos diabÃĐticos (como son la existencia de un bajo autoconcepto) y que contribuyan a un mejor ajuste a su enfermedad.
Conflicto de intereses
Los autores de este artÃculo declaran que no tienen ningÚn conflicto de intereses.
FinanciaciÃģn
El presente estudio ha sido realizado gracias a una ayuda a la investigaciÃģn de la AsociaciÃģn EspaÃąola de PsicologÃa ClÃnica y PsicopatologÃa.
Extended Summary
In recent years, the American Diabetes Association (ADA) has published detailed guidelines and recommendations for the management of diabetes in the form of technical reviews, position statements, and consensus statements. Type I Mellitus Diabetes is the most frequently diagnosed chronic disease in childhood and adolescence but recommendations regarding children and adolescents have generally been included as only a minor portion of these ADA documents. At present, there is no treatment to cure diabetes but patient's quality of life can be improved if a good psychological adjustment to the disease and medical recommendations are followed.
The existence of psychiatric disorders in childhood and adolescence is common in diabetic patients, which makes it essential to conduct important preventive work. Emotional problems that often exist in children and adolescents with diabetes may be very important and highlight the need for psychological assistance, in particular if the secondary consequence is therapeutic failure or poor metabolic control.
Children and adolescents with diabetes often present psychological symptoms such as sadness, anger, feelings of social exclusion, low self-esteem and loneliness.
Currently, it is considered that patient care must respond to a multidimensional perspective that appreciates both, the clinical and psychological outcomes. Over the last few years, the study of the concept and the subject's perception of himself and his own disease, its consequences and treatment, have become relevant as a key element to understand and measure quality of life.
Along with these studies, the aim of this work is to examine the aspects related to the self-concept dimensions (physical, social, family, intellectual, personal, and feelings of control) and the adaptation to the disease process (assessment of disease severity, barriers to treatment adherence, health behavior, discomfort associated with the disease, psychological impact) of children and adolescents with diabetes.
Study participants included 23 pediatric patients, 8-16 years of age, with Type I Mellitus Diabetes.
Patients in the study came regularly to endocrinology appointments at the Consorcio Hospital General Universitario of Valencia, to monitor the disease.
The design of the study was a single test administration. Sociodemographic and disease variables were examined, self-concept and adjustment to illness as psychological variables were assessed. This evaluation was conducted during regular follow-up visits to the pediatric endocrine of the Consorcio Hospital General Universitario of Valencia.
The assessment instruments used were: ad-hoc registration for sociodemographic and disease variables, Garley's Self-concept Questionnaire (GSQ), and the Adaptive Response to Disease Questionnaire in diabetic patients.
To study the demographic and clinical aspects, an ad-hoc form collecting the medical record number, birth date, age, gender and academic year was used.
Relevant information was collected: principal information, secondary information and diagnosis time.
To evaluate self-concept, the Garley's Self-concept Questionnaire (GSQ) was used, validated for children and adolescent Spanish population. It gathers the main self-concept dimensions:
- Physical, which assesses the degree of acceptance and satisfaction with one's appearance or physical appearance.
- Social, indicating the individual's perception of its ability to be accepted by others and to have friends.
- Intellectual, showing us how to evaluate the subject regarding its intellectual abilities and academic performance.
- Family, which identifies how the subject interacts with his family and the satisfaction obtained from his family situation.
- Feeling of control, which is the newest dimension. The individual values in terms of objects, people and thoughts, to what extent he believes that controls that reality.
- Personal, which is an overall evaluation as a person. Is a more abstract dimension than the above, and therefore can be considered as a self-steem scale.
A questionnaire was used to assess the adaptive response to the disease of MD (the questionnaire was developed and validated in Cuban population, validation is due for Spanish population).
Adaptive response to a disease is known as the psychosocial adequacy of behavior, emotional state, and assessment of the patient in relation to it. In case of MD, it requires the patient's lifestyle adjustment that often presents psychological and social maladjustment that may negatively affect treatment adherence and thus, metabolic control (Portilla del CaÃąal & Jo, 1995).
In order to assess the scope of the subject's efforts and demonstrations to achieve the adjustment to the disease, the questionnaire that assess elements involved in the psychosocial response to the disease in diabetic patients was used, including also cognitive, emotional and behavioural elements. Interventions with the aim of promoting diabetes management are rooted in the assumption that better adherence to diabetes management leads to better well-being.
There are five component factors in the Adaptive Response to the Disease Questionnaire (Portilla del CaÃąal & Jo, 1995). The factors evaluated were:
- Severity of the disease rate, which is the degree to which the patient judges his disease as something serious with important consequences for quality and length of his life.
- Barriers to the adherence to treatment, which refers to those aspects of the treatment or related to it, which are valued by the patient as negative or burdensome.
- Health behavior, which is the degree to which the behavior is conducive to treatment compliance.
- Discomfort associated with the disease, which relates to the frequency of occurrence and intensity of bothersome symptoms of MD.
- Psychological impact, which is the degree to which the patient's self-esteem is affected by feelings of worthlessness and shame associated with the disease.
The main findings show us that approximately 50% of children and adolescents with type I diabetes have low levels of self-concept in most of the dimensions studied, except for the intellectual, being particularly significant the fact that about 30% of the children under study have a very low self-concept.
Research informs similar findings to those reported by different studies: "Children and adolescents with Type I Mellitus Diabetes frequently inform of a low self-concept". It is shown in practically all dimensions (except for the intellectual), that half of the children with diabetes presented low values for the self-concept and, a high percentage (close to a quarter of the children under study) was very low.
Distribution of the measures presented by patients showed differences in the self-concept values according to the academic year. Younger children, attending primary school, showed low levels in physical self-concept, social, family and personal using their reference group's percentile scale, but in the intellectual dimension they present levels above the 50 percentile. As for older children, attending the ESO, results inform of high levels of physical self-concept, social, family and intellectual using their reference group's percentile scale, however, a low level of personal self-concept was found (percentile below 50).
A good adaptive response to the disease is essential to maintain an adequate lifestyle and a good psychological and social adjustment, allowing a good adherence to the treatment and therefore permitting a good metabolic control. Metabolic control is difficult to achieve for many patients and implies short and long term significant medical difficulties.
Most of the subjects informed of low adaptive behaviours to the disease. This allowed a greater presence of the following elements: more barriers approaching the disease, they judged their disease as something more serious with important consequences for their quality of life, who had poorer health behaviours, which often had diabetes-related discomfort and were psychologically more affected.
After studying all the factors of the questionnaire Adaptive Response to Disease in Diabetic Patients, a very low average score was obtained for factor 1 (assessment of the severity of the disease), low scores on factor 2 (barriers approaching the disease) and factor 5 (psychological impact) and higher scores on factor 3 (health behavior) and factor 4 (discomfort associated with the disease).
The fact that diabetic patients have poor adaptive responses was reflected especially in the factors: assessment of the severity of the disease, barriers approaching the disease and the psychological impact, and minimum scores for the items: "I am concerned about the possible consequences that being diabetic may have for me", "The aspect of my treatment that I find it more difficult to meet are insulin injections," "I resent having to be aware of the time to complete my treatment", "When I meet someone I say that I am diabetic" and "When I attend social venues, I dislike others knowing that I am diabetic".
The low scores value found in most of the different dimensions of the self-concept and the poor adaptive response suggest the need to implement psychological programs to support these children improving these vital developmental areas connected to the construction of identity and the functional adaptation process to their disease.
Increasing numbers of youth with diabetes require intensive treatment programs to reduce the development of complications. Intensive management increases the burdens placed on routines and relationships of children and their families. Understanding how both diabetes and its treatment influence the child's quality of life become important. Intensive treatment of type I diabetes often disrupts a child's usual activities, requires disease-focused behaviours from the child and family, and potentially impacts overall quality of life.
Diabetes-specific family conflict may detract from the child's general quality of life. Interventions that focus only on direct, behavioural processes and neglect emotional, cognitive, social and family processes are unlikely to have an impact on general well-being. Multicomponent interventions are highly recommended for children with diabetes and their families.
*La correspondencia sobre este artÃculo debe enviarse a
MariÃĄn PÃĐrez-MarÃn.
Avda. Blasco IbÃĄÃąez, 21. 46010 Valencia.
E-mail: marian.perez@uv.es
Doi: http://dx.doi.org/10.5093/cl2014a5
INFORMACIÃN ARTÃCULO
Manuscrito recibido: 22/01/2013
RevisiÃģn recibida: 06/11/2013
Aceptado: 02/12/2013
Referencias
Algado, M. T., Basterra, A. y GarrigÃģs, J. I. (1997). Familia y enfermedad de Alzheimer. Una perspectiva cualitativa. Anales de psicologÃa, 13, 19-29.
American Diabetes Association. (2009). Standards of medical care in diabetes. Diabetes Care, 32, Suppl 1, S13-S61.
BelÃĐndez, M., Hidalgo, M. D., Bermejo, R. M., Ros, M. C., MÃĐndez, F. J. y Anarte, M. T. (2002) EvaluaciÃģn de la interacciÃģn profesional de la salud-paciente: validaciÃģn preliminar de un cuestionario para padres de niÃąos con diabetes mellitus insulinodependiente. PsicologÃa Conductual 10(1), 167-178.
Bimbo Williams, L. (2007). Executive functioning, parenting stress and family factors as predictors of diabetes management in pediatric patients with type 1 diabetes using intensive insulin regimens. The University of Florida. Florida Esnaola, I. (2009) Diferencias de sexo en el autoconcepto fÃsico durante el ciclo vital. PsicologÃa Conductual 17, 365-380.
GarcÃa Torres, B. (2011). CAG: Cuestionario de autoconcepto. GARLEY . Madrid: EOS, D.L. GonzÃĄlez-Pienda, J. A. y GarcÃa, M. (1997). Autoconcepto, autoestima y aprendizaje escolar. Psicothema, 9, 271-289.
Jansà -MercÃĻ, M. (2004). Planes de alimentaciÃģn por raciones de 10g de hidratos de carbono y su adaptaciÃģn a medidas de referencia por volumen, segÚn mÃĐtodo clÃnico. Actividad DietÃĐtica, 22, 20-28.
Liles, G. R. y Juhnke, G. A. (2008). Adolescent diabetic control: Using the process-person-context-time model. Journal of Counseling and Development, 86 , 75-84. Machado, A., Anarte, M. T. y RuÃz de Adana, M. S. (2010). Predictores de Calidad de Vida en Pacientes con Diabetes Mellitus Tipo 1. ClÃnica y Salud, 21 , 35-47. DOI: 10.5093/ cl2010v21n1a4
MÃĐndez Carrillo, F. X. y BelÃĐndez VÃĄzquez, M. (1994). Variables emocionales implicadas en el control de la diabetes: estrategias de intervenciÃģn. Anales de psicologÃa, 10(2), 189-198.
Olivares, J., MÃĐndez, X., Bermejo, R. S. y Ros, M. C. (1997) Efectos de un programa de entrenamiento a padres sobre las barreras al cumplimiento en niÃąos con diabetes insulinodependiente. PsicologÃa Conductual 5, 199-218.
Olivares, J., MÃĐndez, X., Ros, M. C. y Bermejo, R. S. (1997) El cuidado de la diabetes mellitus insulino-dependiente: efectos de un programa de modificaciÃģn de conducta en padres. PsicologÃa Conductual 5, 219-235.
Portilla del CaÃąal, L. y Jo, A. S. (1995). ConstrucciÃģn y validaciÃģn de un cuestionario para evaluar la respuesta adaptativa a la enfermedad en pacientes diabÃĐticos. Revista Cubana de PsicologÃa, 12 (3), 193-201.
RÃos, M. R., ChÃĄvez, M. y Ãlvarez, M. A. (2007) Cualidades psicomÃĐtricas del ÂŦInventario de autoconcepto - forma AÂŧ en adolescentes mexicanos. PsicologÃa Conductual 15(1), 45-56.
Ruiz-Ramos, M., Escolar-Pujolar, A., Mayoral-SÃĄnchez, E., Corral-San Laureano, F. y FernÃĄndez-FernÃĄndez, I (2006). La diabetes mellitus en EspaÃąa: mortalidad, prevalencia, incidencia, costes econÃģmicos y desigualdades. Gaceta Sanitaria, 20, 15-24.
Valles Arandiga, A. y Valles Tortosa, C. (2006). Autoconcepto y autoestima en adolescentes. Programa de autoconcepto y autoestima E.S.O (1Š ed.). Valencia: Promolibro.
VÃĄzquez PÃĐrez, M. L., Cruz Quintana, F., Laynez Rubio, C., PÃĐrez GarcÃa, M. y Godoy Izquierdo, D. (2008). Impacto del nivel de conocimientos, la fuente de informaciÃģn y la experiencia con la enfermedad sobre las actitudes, creencias, conocimientos y emociones asociadas a la diabetes en un grupo de estudiantes de educaciÃģn secundaria. Apuntes de PsicologÃa, 26, 479-499
Wysocki, T. (2006). Behavioral assesstment and intervention in pediatric diabetes. Behavior Modification, 30, 72-92.
Copyright © 2024. Colegio Oficial de la Psicología de Madrid













 CrossRef
CrossRef






