FORMACION/INVESTIGACION
RESUMEN RESULTADOS
En el presente trabajo se analiza la influencia de los cambios percibidos en el estado de salud que experimenta el paciente de cáncer tras recibir un tratamiento de quimioterapia sobre la intensidad de los trastornos eméticos posquimioterapia. Los resultados indican que la mejoría en los síntomas de lo enfermedad son condición necesaria, pero no suficiente, para una buena tolerancia a la quimioterapia, aun cuando ésta tengo un potencial emetizante relativamente elevado. Sin embargo, cuando el tratamiento de quimioterapia produce deterioro en el estado de salud del paciente, los trastornos eméticos pueden ser intensos, aun cuando el tipo de quimioterapia posea un potencial emetizante bajo.
This research analizes the influence of patient perception of health changes after cancer chemotherapy over chemotherapy side-effects. Results suggest that patient health improvement after chemotherapy is a necessary, but not sufficient, condition to have less chemotherapy nausea, even if the treatment has a high emetic potential. However, if the patient's health status offer chemotherapy decreases, the nausea experienced can be intense, even if the treatment has a low level of emetic potential.
Factores psicológicos. Quimioterapia. Cáncer. Náuseas. Vómitos.
Psychological factors. Cancer. Chemotherapy. Nausea. Vomiting.
El cáncer representa uno de los mayores problemas sanitarios del mundo. Su importancia en los países industrializados es clara, ya que una de cada cuatro personas padecerá cáncer a lo largo de su vida.
Nuestra sociedad contempla el cáncer como sinónimo de muerte, dolor, destrucción y mutilación del cuerpo, y así lo vive el paciente, en la mayor parte de los casos, cuando recibe el diagnóstico de la enfermedad que padece. Es éste un momento crítico en el que el modo en que es suministrada la información por parte del médico determinará, en buena medida, que el paciente afronte correctamente, o no, el diagnóstico y tratamiento de su enfermedad. Aparece entonces una característica del cáncer que está por encima de las particularidades biomédicas del tumor y su tratamiento: los efectos psicológicos que el diagnóstico, tratamiento y evolución de la enfermedad producirán en el paciente.
Estos aspectos psicológicos del tratamiento de los pacientes de cáncer, así como los problemas emocionales que padecen a lo largo de la enfermedad, constituyen uno de los principales campos de estudio de la Psicología Oncológica. Actualmente, la Psicología Oncológica se ocupa de diversos aspectos que aparecen a lo largo de la evolución de la enfermedad cancerosa: las relaciones entre características psicológicas de los individuos y la aparición de cáncer o supervivencia al mismo; el estudio del impacto del diagnóstico y los modos en que éste debería comunicarse para minimizar dicho impacto y conseguir la mejor actitud posible por parte del paciente; o bien la actuación, desde las disponibilidades terapéuticas que ofrece la Psicología, sobre los diversos problemas producidos tanto por la enfermedad en sí mismo como por los tratamientos que conlleva (Barreto, 1984; Barreto, Capafons e Ibáñez, 1987; Barreto, Martínez y Pascual, 1990; Ibáñez, 1988; Ibáñez y Durb, 1989; Bayés, 1985; Derogatis, 1986). Es quizá en este último aspecto en el que la Psicología Oncológica ha realizado, posiblemente, las aportaciones más significativas, en cuanto que se han reflejado directamente en una mejora de lo calidad de vida del enfermo.
Este auge de la Psicología Oncológica ha venido determinado de manera decisiva por el nacimiento y desarrollo de la Medicina Conductual, que ha aportado no solamente nuevas terapias psicológicas, sino también líneas concretas de investigación que permiten conocer mejor las posibles relaciones entre aspectos psicológicos y cáncer (Urraca y Die Trill, 1987).
La problemática ocasionada por uno de los tratamientos más habitualmente utilizados contra el cáncer, la quimioterapia, ha sido probablemente una de las más estudiados por la Psicología Oncológica, sobre todo en lo referente a los efectos secundarios de la náusea y el vómito. Estos trastornos gastrointestinales constituyen, sin duda, los más habituales y molestos efectos secundarios de este tratamiento (Coates, 1986). Aunque estos trastornos desaparecen en pocos días o semanas tras la supresión de la quimioterapia, pueden tener gran importancia práctica al condicionar, en no pocos casos, una reducción de la dosis de los fármacos causantes o la supresión definitiva del tratamiento. En particular, el vómito y la náusea pueden hacer que los pacientes rechacen la quimioterapia por considerarla más molesta que las consecuencias a largo plazo de la enfermedad, aun cuando ello comprometa la curación o el control de su tumor, hecho que ha sido señalado repetidamente en la literatura (Burish y Carey, 1986; Gralla, 1987; Love, Leventhal, Easterling y Nerenz, 1989; Martín y Díaz-Rubio, 1988).
En este sentido, han adquirido particular relevancia y utilidad los tratamientos psicológicos utilizados para paliar la aparición de los denominados, generalmente, "náuseas y vómitos anticipatorios'' que se producen en, aproximadamente, un 25 % de los pacientes (Morrow y Dobkin, 1988; Redd, Burish y Andrykowski, 1985), una vez iniciados los ciclos de quimioterapia, pero antes de que el enfermo reciba la dosis correspondiente a cada uno de los ciclos o durante la administración de los mismos. Quizá bueno parte del desarrollo de la Psicología Oncológica en este área se deba a que estas náuseas y vómitos anticipatorios se muestran, en líneas generales, bastante resistentes a los fármacos antieméticos (Burish, Redd y Carey, 1985; Redd, 1987; Redd y Andrykowski, 1982).
A pesar de que se han obtenido interesantes resultados en el tratamiento de las náuseas y vómitos anticipatorios (Carey y Burish, 1988; Die Trill, 1988), no está del todo claro por qué y en qué pacientes o circunstancias se produce este tipo de náuseas y vómitos.
Aun cuando parece que el mecanismo que subyace en la aparición y desarrollo de los náuseas y vómitos anticipatorios es el condicionamiento clásico, quedan muchas incógnitas al respecto, puesto que no sabemos en qué pacientes y en qué momento del tratamiento va a tener lugar el trastorno anticipatorio.
En nuestra opinión, y dado que las náuseas y vómitos anticipatorios no se dan sin que antes aparezcan náuseas y vómitos de una cierta intensidad tras recibir la quimioterapia, lo relevante es preguntarse, en primer lugar, no por qué algunos pacientes experimentan náuseas y vómitos anticipatorios, sino por qué algunos pacientes experimentan náuseas y vómitos intensos después de recibir el tratamiento y otros no. A partir de esa pregunta previa podrá plantearse después por qué se producen las náuseas y vómitos anticipatorios. Intentando responder a la pregunta de por qué hay diferente intensidad de trastornos posquimioterapia, se estructura el presente trabajo que, dando por supuesto que el efecto secundario de náusea y vómito producido por la quimioterapia es debido a un mecanismo biológico, intenta averiguar si los procesos psicológicos se encuentran involucrados en dicho efecto secundario y, caso de que lo estén, si podrían modular esos efectos biológicos, paliándolos o exacerbándolos.
El aspecto psicológico que se consideró como base para estructurar el planteamiento del presente estudio fue el de la mejoría o empeoramiento del estado de salud que el paciente experimenta tras comenzar a recibir la quimioterapia. Por lo tanto se seleccionaron pacientes oncológicos de los que cabía esperar que experimentaran diversos tipos de cambios en su estado de salud al recibir el tratamiento de quimioterapia: mejoría, empeoramiento o ausencia de cambios, con el fin de estudiar cómo estas variaciones en el estado de salud -y, en consecuencia, variaciones en el estado psicológico-, podían afectar a la incidencia y/o tolerancia de los trastornos eméticos producidos por la quimioterapia.
Se consideró que los pacientes adecuados para el propósito de la investigación debían ser los siguientes:
1. Pacientes con neoplasia de mama en tratamiento complementario (grupo COMPLEMENTARIO o CMP), que constituirían el grupo del que cabría esperar que sufriera un deterioro en el estado de salud como consecuencia de la administración de la quimioterapia, puesto que no presentan síntomas de enfermedad al iniciar el tratamiento.
2. Pacientes con neoplasia de mamo en estado localmente avanzado o diseminado (grupo DISEMINADO o DSM), que constituirían el grupo del que cabría esperar que experimentase una mejoría de los síntomas de la enfermedad y, en consecuencia, en el estado de salud, como consecuencia de la administración del tratamiento de quimioterapia.
3. Pacientes con neoplasia tipo linfoma o carcinoma oatcell de pulmón que, al igual que los pacientes del segundo grupo, es de esperar que experimenten una mejoría en el estado de salud tras el tratamiento (grupo BUENA RESPUESTA o BRP). la razón de incluir este tercer grupo radica en que reciben pautas de quimioterapia más emetizantes que los pacientes de mama, habiéndose observado en la experiencia clínica que, sin embargo, la incidencia de trastornos eméticos parecía ser menor. En consecuencia, se creyó que, en los pacientes de este grupo, se podría observar de manera más clara que en las pacientes del grupo DISEMINADO, el papel de la mejoría en el estado de salud sobre la incidencia de los trastornos eméticos.
Se entrevistó a 45 pacientes que iban a recibir un tratamiento de quimioterapia por primera vez, con el fin de pedir su colaboración para participar en el estudio. De ellos, cinco quedaron excluidos por diversos motivos. De los 40 pacientes seleccionados, sólo 39 cumplimentaron los datos correspondientes a, al menos, el primer ciclo de tratamiento. Así pues, el grupo en el que se llevó a cabo la investigación estuvo finalmente compuesto por 39 pacientes (31 mujeres y ocho hombres), con una media de edad de 53,77 años (desviación estándar, 11,92 años), y comprendida entre los 28 y los 79 años. La distribución de estos pacientes entre los diversos diagnósticos y tratamientos se indica en la Tabla 1.

Se utilizaron escalas análogas visuales para evaluar diversos aspectos psicológicos y síntomas que experimentaba el paciente antes y después de recibir el tratamiento. Cada escala análogo y visual refería a un aspecto psicológico o síntoma concreto y se presentaba por separado en una hoja de tamaño igual a un tercio de DIN A-4, de tal manera que el conjunto de ítems de cada entrevista se unía con una grapa, constituyendo así un cuadernillo. Esto se hizo siguiendo la experiencia previa de Font (1988) en su estudio sobre calidad de vida de pacientes oncológicos. Los cuadernillos se utilizaron en forma de entrevista o de autorregistro, dependiendo de si se evaluaban los diversos aspectos antes (entrevista) o después (autorregistro) de recibir el tratamiento de quimioterapia. La señal que el paciente realizaba en la escala análoga el paciente realizaba, en la escala análoga visual se traducía después a un valor numérico, midiendo la distancia en milímetros desde el extremo izquierdo de la línea. Así, la ausencia del síntoma o alteración psicológica se indicaba con el valor cero, y la máximo intensidad, con el valor 100. Debe exceptuarse el ítem que evaluaba la mejoría en el estado de salud (figura 1): en este caso, puntuaciones superiores a 50 indican mejoría en el estado de salud, mientras que puntuaciones inferiores a este valor indican deterioro en el estado de salud.

Procedimiento
Los pacientes eran tratados en el Servicio de Oncología del Hospital de la Santo Cruz y San Pablo de Barcelona. Los médicos del Servicio remitían a los pacientes que cumplían los requisitos de inclusión en el estudio al investigador, quien los recibía en uno de los despachos y les explicaba el objeto de la entrevista. Si el paciente aceptaba participar en el estudio, el investigador pasaba a explicarle con detalle el procedimiento de la escala análoga visual, los características de los cuadernillos de autorregistro y la estructura general de la recogida de información, que implicaba, en cada uno de los ciclos de tratamiento, el entrevistarse con el investigador antes de recibir la inyección de fármaco, y rellenar después, en su domicilio, y durante dos días consecutivos (el día de tratamiento y el día posterior) el autorregistro correspondiente. Estas entrevistas previas y autorregistros se llevaron a cabo durante los tres primeros ciclos de tratamiento.
Para la evaluación del potencial emetizante de las pautas de quimioterapia administrados a los pacientes del estudio, se solicitó, por separado, a ocho de los médicos del Servicio que las valorasen mediante una escala numérica 0-100 (0 = nada emetizante, 100 = el máximo potencial emetizante). El motivo por el que se utilizó una escala numérica en lugar de una escala análoga visual se debe a que ambos procedimientos nos parecieron igualmente fiables para valorar el potencial emetizante, teniendo en cuenta los características de los individuos que iban a realizar la valoración. Los potenciales emetizantes de los tratamientos de quimioterapia aplicados a los pacientes de cada uno de los grupos están indicados en la Tabla 1.
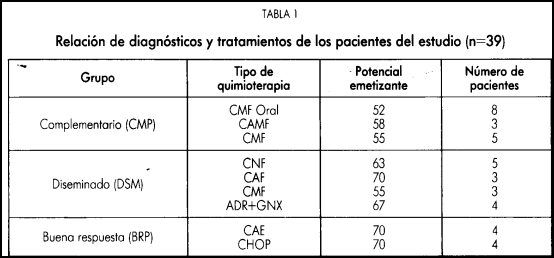
La Tabla 2 indica la media y desviación estándar en la intensidad de náusea experimentado en cada ciclo para cada uno de los tres grupos de pacientes.
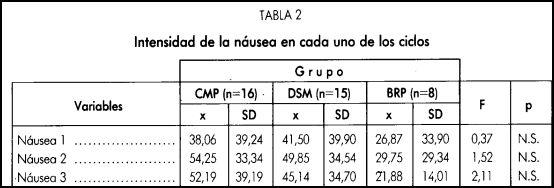
Los análisis de varianza no detectan diferencias significativas entre los tres grupos en ninguna e los variables. Sin embargo, la diferencia en la intensidad de los náuseas en el segundo ciclo entre los grupos CMP y BRP tiende a ser significativa (una prueba de comparación de medias dio una significación de 0,08). La intensidad de la nausea en el tercer ciclo es mayor en los grupos DSM y CMP, y mediante comparaciones de medias se observa que es significativamente inferior la del grupo BRP (t=2,55; p=0,01), respecto al grupo CMP y, prácticamente, también lo es respecto al grupo DSM (t=2,03; p=0,056. la figura 2 ilustra estos resultados.
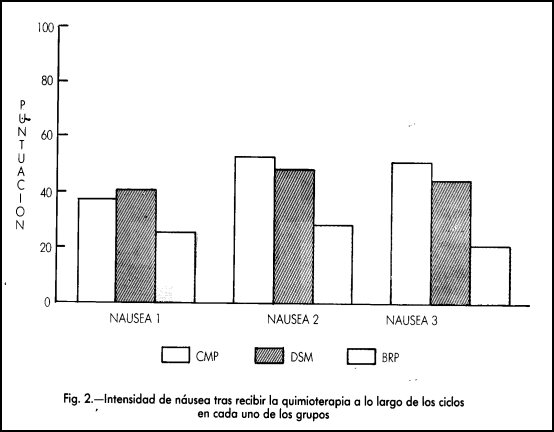
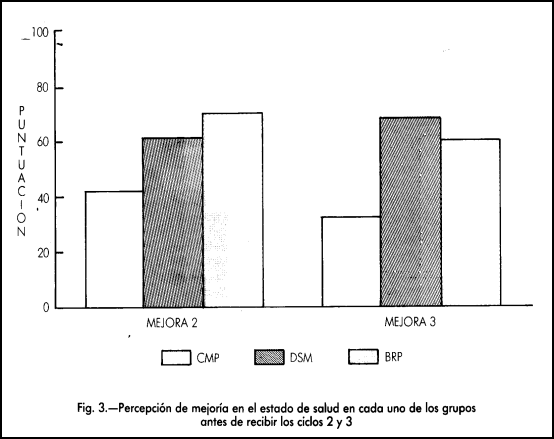
La Tabla 3 indica la media y desviación estándar en el grado de mejoría experimentado por los pacientes en cada uno de los grupos antes de recibir el segundo y tercer ciclo de tratamiento. En el segundo ciclo (variable MEJORA 2), el análisis de la varianza identifica diferencias entre los grupos, siendo mayor la mejoría de los grupos DSM y BRP que en el grupo CMP, evidenciando este último un empeoramiento en el estado de salud (puntuación inferior a 50). En el tercer ciclo (variable MEJORA 3) se agudizan estas diferencias, experimentando las pacientes del grupo CMP un claro deterioro en el estado de salud. La figura 3 ilustra estos resultados.
Los resultados obtenidos indican una coincidencia entre los perfiles de mejoría en el estado de salud e incidencia de náuseas en los pacientes estudiados, denotando una relación de tipo inverso; es decir, si el paciente percibe mejoría en su estado de salud, hay una menor incidencia de náuseas y viceversa.
Este hecho puede parecer normal, pero no debe olvidarse que el factor biológico presente en el proceso indica una relación inversa a la encontrada en nuestros resultados: los pacientes del grupo BRP son los que experimentan menos intensidad de náusea y, sin embargo, reciben las quimioterapia de mayor potencial emetizante (valor 70); por contra, los pacientes del grupo CMP experimentan mayores intensidades de náuseas, pero reciben las quimioterapias de menor potencial emetizante (valor promedio, 55). En otras palabras: en nuestra opinión, los factores biológicos no permiten comprender la incidencia de los trastornos eméticos y si, en cambio, podemos alcanzar un mejor conocimiento del fenómeno si consideramos el aspecto psicológico "cambios percibidos en el estado de salud". Téngase en cuenta, además, que no hemos estudiado en esta investigación las náuseas y vómitos anticipatorios (considerados en la literatura como un fenómeno psicológico y no biológico), sino las náuseas posquimioterapia que, en principio, deberían explicarse por el propio efecto biológico del fármaco que se administra al paciente.
Parece, pues, que, en principio, es razonable postular que los factores psicológicos podrían ejercer un papel modulador de la intensidad de la respuesta emética postratamiento en la quimioterapia del cáncer. En particular, la mejoría en el estado de salud podría permitir comprender ese papel modulador. Sin embargo, hay aspectos que deben ser considerados con algo más de detalle: por una parte, las elevadas desviaciones estándar que se observan en las diversas variables analizadas indican que hay bastantes diferencias entre pacientes de un mismo grupo. Por otro lado, junto a la mejoría o empeoramiento en el estado de salud, pueden concurrir otros alteraciones psicológicas que participen de ese papel modulador de la respuesta biológica, aspecto éste que será analizado en otro lugar (Blasco, Bayés el al, en preparación). Esto queda claro si observamos detenidamente los resultados que hemos presentado, en los que puede constatarse que la percepción de mejoría en el estado de salud parece ser un factor necesario pero no suficiente para una buena tolerancia a la quimioterapia, dado que las pacientes del grupo DISEMINADO experimentan mejoría en el estado de salud y, sin embargo, presentan trastornos de náusea similares a los pacientes del grupo COMPLEMENTARIO. Por último, debemos indicar que el posible papel modulador de los factores psicológicos ha sido observado en este estudio en los tres primeros ciclos de tratamiento y con quimioterapias de potencial emergizante medio-alto, pero no extremo (valorados entre 55 y 70 en una escala 0-100), y que dicha modulación no se observa (o bien no existe) cuando se administran tratamientos de quimioterapia con potencial emetizante superior (Blasco, 1990).
Para Concluir, diremos que los datos de nuestro trabajo indican que la percepción de cambio en el estado de salud que experimentan los pacientes tras recibir el tratamiento, permite comprender mejor que los factores biológicos, considerados aisladamente, en los primeros ciclos de la quimioterapia, los patrones de trastornos eméticos que tienen lugar en quimioterapias de potencial emetizante medio, entendiéndose que este aspecto psicológico (y otros que puedan concurrir) modularían la intensidad de la náusea, pero no serían la causa de la misma. En nuestra opinión, el conocimiento adquirido puede permitir una mejor planificación de la intervención preventiva sobre los trastornos eméticos en pacientes oncológicos sometidos a tratamientos de quimioterapia.

