
Tratamiento Cognitivo-conductual de un Caso de Estrés Postraumático por Accidente Ferroviario. ¿Éxito Terapéutico o Evitación?
[Cognitive-behavior treatment in a case of post traumatic stress after a train accident. Therapeutic success or avoidance?]
Mar Gómez-Gutiérrez, Gema Chaparro-Morillo, Cristina Martín-de-Francisco y María Crespo
Universidad Complutense de Madrid, España
https://doi.org/10.5093/clysa2018a15
Recibido a 24 de Mayo de 2018, Aceptado a 5 de Junio de 2018
Resumen
Se describe el caso clínico de una mujer de 53 años con trastorno de estrés postraumático (TEPT), a raíz de un accidente ferroviario en Galicia (España) en julio 2013. El accidente le supuso diferentes lesiones e intervenciones quirúrgicas. El impacto a nivel psicológico aparece de forma demorada, presentando, además de sintomatología TEPT, alta ansiedad, síntomas depresivos y alta irritabilidad. En el tratamiento se aplicó “exposición prolongada” enmarcada en un tratamiento cognitivo-conductual más amplio, en el que se incluyó reestructuración cognitiva y entrenamiento en regulación emocional, para abordar las interpretaciones disfuncionales que favorecían la aparición de la ira. Se describe la aplicación del tratamiento y las principales dificultades encontradas, principalmente la evitación de la exposición al recuerdo del trauma y la solicitud de la paciente del cese anticipado del tratamiento. Se presentan los resultados, incluyendo los seguimientos a 1, 3, 6 y 12 meses, y se discute la evolución de la paciente.
Abstract
This paper presents the case of a 53-year old woman with posttraumatic stress disorder (PTSD) after a train accident in Galicia (Spain) in July, 2013. The accident caused the patient several injuries and surgical interventions. The psychological impact is delayed and consists of PTSD symptoms, besides high anxiety, depression symptoms, and high anger. The treatment involved Prolonged Exposure into a broader cognitive-behavior therapy that included cognitive restructuring and training in emotional regulation to treat dysfunctional cognitive responses that promoted anger. The article describes the implementation of the treatment and the main difficulties encountered, namely, the avoidance of exposure to trauma memories and the premature end of the treatment at patient’s request. We present the results of the treatment, including 1, 3, 6, and 12 months follow-ups and discuss patient’s progression.
Palabras clave
Estrés postraumático, Accidente en medio de transporte, Terapia cognitivo-conductual.
Keywords
Posttraumatic stress, Transport accident, Cognitive-behavior therapy.
Para citar este artículo: Gómez-Gutiérrez, M., Chaparro-Morillo, G., Martín-de-Francisco, C. y Crespo, M. (2018). Tratamiento cognitivo-conductual de un caso de estrés postraumático por accidente ferroviario. ¿Éxito terapéutico o evitación?. Clínica y Salud, 29, 101-104. https://doi.org/10.5093/clysa2018a15
Correspondencia: mcrespol@ucm.es (M. Crespo).
Introducción En este artículo se presenta el tratamiento de las secuelas postraumáticas de un tipo de acontecimiento traumático (accidente de medio de transporte) que tradicionalmente ha recibido menos atención que otros acontecimientos en los que se implica violencia (e.g., agresión sexual) y que se han asociado a riesgos menos elevados de trastorno de estrés postraumático (TEPT) que éstos últimos (Kessler et al., 2017). El acontecimiento aquí abordado es un accidente ferroviario acaecido en Galicia (España) el 24 de julio de 2013 y que tuvo una importante repercusión mediática y social. En ese tren viajaban 224 pasajeros, de los cuales 80 fallecieron, necesitando 144 de los supervivientes atención médica y/o quirúrgica. El análisis efectuado por Shultz et al. (2016) aplicando sistemas complejos lo califica como un accidente “prevenible” en el que la culpabilidad se centró de manera exclusiva en un error del conductor y en el que las víctimas directas presentaban un importante número de factores de riesgo (e.g., dolor físico, testigo de muerte y cadáveres, pérdida de familiares o amigos, lesiones que implican desfiguración, pérdida de capacidades funcionales) relacionados con la aparición de síntomas y/o trastornos psicológicos, como el TEPT. Identificación de la Paciente y Motivo de Consulta A.1 es una mujer de 53 años, soltera y sin hijos que reside en Madrid. Acude a consulta en febrero de 2016 (30 meses después del accidente) por presentar pesadillas nocturnas y recuerdos recurrentes del accidente, que en ocasiones desembocan en ataques de pánico. También refiere respuestas de sobresalto intensas ante diferentes estímulos (e.g., el sonido de una ambulancia), labilidad emocional, dificultades de concentración que le impiden leer una novela o ver una película, malestar físico general y mareos. Todos estos síntomas aparecieron 15 meses después del accidente. Más recientemente (4 meses antes de acudir a consulta), A. manifiesta una disminución de su interés y participación en actividades que antes eran importantes para ella y la aparición de discusiones frecuentes con diferentes personas de su entorno. Acude a consulta orientada en espacio y tiempo, sin presentar ningún deterioro cognitivo. Es capaz de narrar lo ocurrido con lógica y coherencia, aunque en partes de su narración presenta incongruencia entre el contenido y la expresión emocional. Historia del Problema Antes del accidente, A. viajaba con frecuencia a Galicia para visitar a su familia; aquel día iba a visitar a su padre que estaba enfermo. Tras el accidente estuvo 3 meses hospitalizada, siendo intervenida quirúrgicamente en varias ocasiones. Durante su ingreso, fallece su padre. Tras el alta hospitalaria estuvo 9 meses viviendo con su hermano porque las lesiones físicas le impedían vivir sola. Durante ese primer año, se encontraba bien porque sólo se podía “sentir agradecida de haber vuelto a nacer”. Tras este primer año de baja laboral se incorpora al trabajo y a los 3 meses se inicia la sintomatología. La primera situación que refiere es un viaje en metro en el que, según describe, “sentí estar otra vez en el accidente del tren, notaba hasta el cuerpo frío y sin saber dónde estaba realmente, me parecía estar tirada en las vías del tren”. Desde ese momento todos los viajes en metro o autobús le suponen un intenso malestar psicológico y físico, generalmente con vómitos al llegar al destino. En los trayectos hace importantes esfuerzos para no tener pensamientos relacionados con el accidente (tareas repetitivas como tararear canciones). Desde entonces presenta pesadillas, recuerdos recurrentes sobre el accidente, respuestas de sobresalto ante estímulos relacionados con el accidente y ataques de pánico. A los 2 meses de iniciarse esta sintomatología, A. empieza a presentar una importante labilidad emocional y sentimientos de ira muy intensos que se manifiestan tanto en las relaciones laborales y familiares (con su hermano) como con el personal médico-sanitario, desarrollando un profundo sentimiento de distanciamiento: “no encajo con nadie ni tampoco puedo confiar en nadie”. Estos síntomas, junto con las dificultades de concentración, suponen una interferencia importante en su vida, por lo que vuelve a la baja laboral y a vivir con su hermano, quien le propone pedir ayuda profesional. Acude al psiquiatra, que le prescribe Quetiapina (25 mg), que continúa tomando en el momento de acudir a consulta. Evaluación La evaluación se realizó en tres sesiones, incluyendo entrevista clínica semiestructurada (según el protocolo de Muñoz, 2003) y los siguientes cuestionarios: (1) Inventario de Depresión de Beck (BDI-II; Beck, Steer y Brown, 2011), en el que obtuvo una puntuación de 26, indicativa de sintomatología depresiva moderada. Más allá del resultado numérico, destacaban las puntuaciones que sugerían presencia de pensamientos suicidas, por lo que se decidió administrar (en formato heteroaplicado) la Escala de Ideación Suicida (Beck, Kovacs y Weissman, 1979), encontrando que estos pensamientos se referían más a autolesiones relacionadas con su exceso de irritabilidad que con un deseo de quitarse la vida. (2) Inventario de Ansiedad de Beck (BAI; Beck y Steer, 2011), en el que obtuvo una puntuación de 41, indicativa de ansiedad grave. (3) Escala de Autoestima de Rosenberg (Rosenberg, 1965), en la que la puntuación obtenida indica que se encuentra en un nivel medio-bajo (23 sobre 40). (4) Escala de Evaluación Global de Estrés Postraumático 5 (EGEP-5; Crespo, Gómez y Soberón, 2017), cuya aplicación se consideró para valorar la presencia e intensidad de sintomatología postraumática; sin embargo, no fue posible, ya que mostró una importante evitación para cumplimentarla. Por ello se recurrió a la obtención de la información sobre sintomatología postraumática mediante la entrevista clínica, constatándose que los síntomas postraumáticos que presentaba se correspondían con un TEPT con expresión retardada según criterios DSM-5 (APA, 2013). Análisis y Descripción de las Conductas Problema La principal conducta problema que presenta A. es la dificultad para poder exponerse a diferentes estímulos relacionados con el acontecimiento traumático, la evitación de estos estímulos y la reexperimentación. El problema tiene su origen en el accidente de tren: A. presenta sintomatología postraumática, que apareció de manera demorada, tras el periodo de la baja laboral. Aunque durante su recuperación recibió un apoyo importante por parte de su hermano, posteriormente surgieron conflictos entre ellos (por los trámites tras el fallecimiento de su padre), lo que es particularmente reseñable, ya que no contaba con más red de apoyo social que su hermano. Durante este periodo de baja la paciente se mantuvo, de alguna manera, distanciada de cualquier aspecto relacionado con el accidente; con su incorporación laboral comienza a exponerse a diferentes estímulos que desencadenan sintomatología ansiosa y de reexperimentación. Al sentir que no puede enfrentarse a diferentes actividades de la vida diaria (e.g., viajar en transporte público), aparece labilidad emocional e irritabilidad, que en las ocasiones más intensas concluyen en autolesiones. A. maneja la situación utilizando evitación cognitiva cuando se expone a los estímulos generadores del malestar y también mediante la evitación conductual de aquellas situaciones en las que pudiesen darse conflictos personales relacionados con la irritabilidad, lo que ha llevado a una reducción significativa de su red de apoyo social y de la implicación en actividades gratificantes. Al acudir a consulta indica que nunca había trabajado la experiencia traumática, a pesar de haber recibido atención psicológica. Además, las estrategias que presentaba para manejar la situación estaban manteniendo la sintomatología. Objetivos Terapéuticos, Plan de Intervención y Tratamiento Los objetivos terapéuticos planteados fueron: comprender el origen de sus conductas problema y normalizar sus síntomas, facilitar el afrontamiento de los diferentes estímulos relacionados con el acontecimiento traumático sin presentar sintomatología ansiosa y/o postraumática, facilitar el reprocesamiento del trauma, manejar la irritabilidad y mejorar el control emocional. Teniendo en cuenta la evidencia sobre los tratamientos eficaces para el TEPT (Society of Clinical Psychology, 2018), se optó por aplicar un tratamiento centrado en el trauma, en concreto, la “exposición prolongada”, que cuenta con un apoyo experimental fuerte. Esta técnica consta de 4 componentes fundamentales: psicoeducación sobre el trauma, entrenamiento en respiración, exposición en vivo a los estímulos temidos y exposición al recuerdo. No obstante, se consideró esencial enmarcar la aplicación de esta técnica dentro de una terapia cognitivo-conductual más amplia en la que, como paso previo fundamental, habría de abordarse la alta irritabilidad de la paciente, ya que la presencia de ira intensa durante la exposición podría impedir el procesamiento emocional. Para ello se incluyeron técnicas específicas para la mejora de la regulación emocional y de reestructuración cognitiva, en las que se abordaron las interpretaciones que aparecían en las relaciones sociales y que precedían a los estados de ira. En consecuencia, el tratamiento (Tabla 1) quedó estructurado en seis módulos a los que se añadió un séptimo de prevención de recaídas, aplicándose en sesiones semanales de 50 minutos de duración. Tabla 1 Objetivos terapéuticos y plan de tratamiento 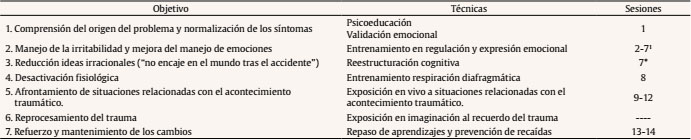 En el desarrollo del tratamiento, A. se mostró inicialmente algo escéptica en cuanto a la solución de los problemas para ellas mas graves (irritabilidad y recuerdo traumático). Sin embargo, su receptividad fue mejorando a medida que se avanzaba en el manejo emocional (sesiones 1-7); de hecho, el número de sesiones dedicado a estas técnicas fue mayor del inicialmente previsto. Con esta salvedad, se pudo aplicar el plan de tratamiento hasta completar el objetivo 5, con una implicación creciente de A. A partir de la sesión 10, A. mostró una mejora progresiva, refiriendo tener más estrategias para abordar las situaciones que le provocaban malestar, especialmente los conflictos relacionados con la irritabilidad y la sintomatología ansiosa que manejaba con técnicas de desactivación. Además, comenzó a realizar diferentes actividades, como viajar en transporte público de una forma más funcional (i.e., sin malestar significativo). Sin embargo, cuando se planteó el abordaje del objetivo 6 mostró una gran reticencia y evitación de las tareas. Tras la sesión 13 la terapia se vio interrumpida por las vacaciones de verano (sin que se hubiera podido comenzar la exposición en imaginación). Tras el verano (sesión 14), A. comunicó su intención de poner fin al tratamiento, alegando incompatibilidad horaria con su trabajo y aduciendo además que se encontraba mucho mejor, fundamentalmente por la reducción de la irritabilidad. Por ello, se dedicó la sesión al refuerzo de los logros obtenidos y a la prevención de recaídas. ResultadosEn el primer seguimiento, realizado al mes de finalizar la intervención, la paciente manifiesta que mantiene los logros alcanzados en la terapia y se muestra especialmente satisfecha porque no presenta pesadillas. Además, refiere no presentar niveles elevados de irritabilidad, lo que le facilita las relaciones sociales. En el segundo seguimiento, a los 3 meses, la paciente mantiene los logros citados anteriormente y refiere estar estableciendo nuevas relaciones en el ámbito laboral. En el tercer seguimiento, a los 6 meses, los logros continúan manteniéndose y se dedica un espacio importante de la sesión a la planificación del futuro, puesto que le han concedido la incapacidad completa y próximamente va a dejar de trabajar. En este seguimiento se aplicaron los instrumentos para la evaluación postratamiento, en la que se constató una mejora significativa en la sintomatología ansiosa (de grave a leve) y depresiva (de moderada a mínima), y menor en autoestima (de nivel medio bajo a medio) (Figura 1). Además, en esta ocasión sí se logró evaluar la sintomatología postraumática mediante la EGEP-5; según los resultados no cumplía ninguno de los criterios diagnósticos para TEPT, presentaba sintomatología postraumática de baja intensidad (percentil 5) y mostraba un nivel mínimo de afectación del funcionamiento (percentil 10). En el último seguimiento (12 meses), realizado por vía telefónica, A. no presenta ninguno de los síntomas por los que solicitó ayuda y ha recuperado actividades gratificantes (ejercicio físico y pintura). Comunica, además, la retirada de la medicación por parte del psiquiatra. Figura 1 Discusión Puntuaciones en el pretratamiento y postratamiento (6 meses) en ansiedad (BAI), depresión (BDI-II) y autoestima (Cuestionario de Rosenberg). En la historia clínica de este caso encontramos dos aspectos dignos de destacar. Por un lado, la aparición de la sintomatología (de inicio demorado) en relación con estresores (muerte del padre, reincorporación al trabajo) y con la pérdida de apoyo social (problemas con el hermano), ambos factores de riesgo relacionados con el TEPT (Ozer, Best, Lipsey y Weiss, 2003). Por otra parte, se constata la aparición de emociones secundarias (ira), habitualmente asociadas a actos violentos. Es de reseñar, no obstante, que este accidente tuvo unas características muy específicas (alta repercusión mediática, relación con un fallo humano, posibilidad de prevención, etc.), por lo que cabe plantearse que podrían ser las circunstancias de un acontecimiento traumático, más que el tipo de acontecimiento en sí, lo que se relacione con la aparición de dichas emociones secundarias. Por lo que respecta al tratamiento, lo más destacado es que no se pudo completar según el plan previsto por decisión de la propia paciente. Nos encontramos aquí con un caso habitual en la clínica, la reticencia a la aplicación de la exposición, que alcanza tal intensidad que llega a imposibilitar la aplicación de instrumentos de evaluación centrados en el trauma en el pretratamiento. El tratamiento termina cuando se plantea a la paciente la exposición al recuerdo del accidente. La respuesta de la paciente en este caso podría considerarse una evitación de la propia exposición. Sin embargo, los datos, que incluyen seguimientos de hasta un año, indican una mejoría significativa en la sintomatología postraumática, incluyendo la reexperimentación, y la sintomatología asociada, con una mejora también en el funcionamiento psicosocial. Si bien no puede descartarse que dicha mejoría forme parte del proceso de recuperación natural (que puede haberse visto iniciado o potenciado por el tratamiento), hay que tener en cuenta que sí completa la exposición en vivo a los recordatorios del trauma, lo que puede haber propiciado el afrontamiento paulatino del recuerdo en las exposiciones en vivo que realiza en el contexto natural. Alternativamente, si se analiza el tratamiento que finalmente se aplicó, se constata que fundamentalmente se trata de una terapia centrada en el presente (i.e., en los problemas actuales, entre los que figura el uso del trasporte público), una opción terapéutica que también ha mostrado su eficacia y utilidad en algunos casos de TEPT, particularmente cuando no se encuentra cronificado (Society of Clinical Psychology, 2018). De hecho, la demanda inicial de la paciente va en esta línea. Es más, la sintomatología postraumática aparece cuando ha de hacer frente a determinadas circunstancias o dificultades actuales (e.g., vuelta al trabajo o conflictos con el hermano). Por tanto, los datos del caso parecen apuntar la necesidad de tomar en consideración otros elementos más allá del diagnóstico (e.g., cronicidad, presencia de emociones secundarias, disponibilidad del paciente para la exposición, etc.) a la hora de planificar y elegir un tratamiento. Por último, cabe considerar que, aunque la paciente alcanzó una parte de los logros terapéuticos planteados antes de finalizar el proceso judicial, es posible que la resolución de este, obteniendo la incapacidad completa, haya podido influir en la mejoría clínica, manteniendo los logros alcanzados o facilitándolos. Referencias |
Para citar este artículo: Gómez-Gutiérrez, M., Chaparro-Morillo, G., Martín-de-Francisco, C. y Crespo, M. (2018). Tratamiento cognitivo-conductual de un caso de estrés postraumático por accidente ferroviario. ¿Éxito terapéutico o evitación?. Clínica y Salud, 29, 101-104. https://doi.org/10.5093/clysa2018a15
Correspondencia: mcrespol@ucm.es (M. Crespo).
Copyright © 2026. Colegio Oficial de la Psicología de Madrid








 e-PUB
e-PUB CrossRef
CrossRef JATS
JATS







