
Tratamiento Psicológico por Videoconferencia de una Víctima de Terrorismo con Trastorno por Estrés Postraumático y Otros Trastornos Emocionales Comórbidos 30 Años después del Atentado
[Videoconference-delivered psychological treatment for a victim of terrorism with posttraumatic stress disorder and other comorbid emotional disorders 30 years after the terrorist attack]
Sara Escuderoa, Roberto Navarrob, Belén Reguerab, Clara Gesteira, Noelia Moránb, María Paz García-Verab y Jesús Sanzb
aOficina de Información y Asistencia a Víctimas de la Audiencia Nacional, Madrid, España; bUniversidad Complutense de Madrid, España
https://doi.org/10.5093/clysa2018a4
Recibido a 6 de Febrero de 2017, Aceptado a 14 de Noviembre de 2017
Resumen
En este trabajo se muestra la efectividad o utilidad clínica de la terapia cognitivo-conductual centrada en el trauma (TCCCT) cuando se aplica por videoconferencia a un paciente de 52 años víctima directa de un atentado terrorista sufrido hace 30 años, que presentaba trastorno por estrés postraumático (TEPT), trastorno depresivo mayor, fobia social y trastorno obsesivo-compulsivo. Tras 36 sesiones de tratamiento, se produjo una reducción clínicamente significativa de la sintomatología postraumática, ansiosa y depresiva, la cual se mantuvo estable a largo plazo. La TCC-CT aplicada por videoconferencia parece ser efectiva cuando se utiliza con víctimas del terrorismo que sufren TEPT y otros trastornos comórbidos a muy largo plazo, aunque la comorbilidad y la cronicidad parecen requerir un aumento en el número de sesiones.
Abstract
This paper shows the effectiveness or clinical utility of trauma-focused cognitive-behavioral treatment (TF-CBT) that was delivered by videoconference in a 52 year old patient who was victim of a terrorist attack 30 years ago and suffered from posttraumatic stress disorder (PTSD) comorbid with major depressive disorder (MDD), social phobia, and obsessive-compulsive disorder (OCD). After 36 sessions, a clinically significant decrease in posttraumatic, depressive and anxious symptomatology was obtained and remained stable in the long term. TF-CBT delivered by videoconference seems to be effective when is used with victims of terrorism suffering from PTSD and comorbid emotional disorders in the very long term, although comorbidity and chronicity seem to an increase in the number of treatment sessions.
Palabras clave
Terrorismo, Terapia cognitivo-conductual, Trastorno de estrés postraumático, Telepsicología, Comorbilidad, Trastorno mental crónico.
Keywords
Terrorism, Cognitive-behavior therapy, Posttraumatic stress disorder, Telepsychology, Comorbidity, Chronic mental disorder.
Financiación: Este artículo ha sido en parte posible gracias a las ayudas del Ministerio de Economía y Competitividad (PSI2014-56531-P) y la Asociación Víctimas del Terrorismo.
Correspondencia: mpgvera@psi.ucm.es (M. P. García-Vera).
Introducción
Como muestra la revisión de la literatura científica de García-Vera et al. (2015), todavía son muy pocos los estudios que han examinado la eficacia o efectividad de cualquier tipo de tratamiento, psicológico o farmacológico, con adultos víctimas del terrorismo que padecen trastorno por estrés postraumático (TEPT). Según esta misma revisión, los únicos cuatro estudios de grupo que analizaron la efectividad de los tratamientos en un contexto clínico real se basaron en la administración de la terapia cognitivo-conductual centrada en el trauma (TCC-CT), cuyos componentes principales son la exposición en imaginación y en vivo a estímulos relacionados con los atentados y la reestructuración cognitiva de pensamientos negativos y actitudes disfuncionales relacionadas con los mismos; pero también en estos estudios se aplican otras técnicas como el entrenamiento en habilidades en regulación afectiva e interpersonal, la respiración diafragmática, técnicas de distracción y parada de pensamiento, así como entrenamiento en autoafirmaciones. En general, los resultados de la TCC-CT en estos estudios fueron positivos, con tasas de mejoría estadística y clínicamente significativas y similares a las obtenidas en los estudios de eficacia en los cuales se aplican las terapias en condiciones más controladas y alejadas de la práctica clínica. Aunque existen resultados positivos sobre la aplicación de la TCC-CT por videoconferencia en víctimas de otras situaciones traumáticas (p. ej., Marchand et al., 2011), no hay estudios, ni de grupo ni de caso único, que hayan aplicado la TCC-CT por videoconferencia en víctimas del terrorismo. Por otro lado, no se conoce bien si la efectividad de la TCC-TC se extiende a las víctimas del terrorismo que además del TEPT presentan comórbidamente otros trastornos psicológicos o a las víctimas que sufren TEPT u otros trastornos psicológicos a muy largo plazo, es decir, después de que han pasado 10, 20 o más años desde los atentados y, por tanto, la probabilidad de recuperación espontánea es ya muy pequeña (Cukor et al., 2011). Se presenta el primer estudio en el que se aplica la TCC-CT por videoconferencia a una víctima de terrorismo. Este estudio de caso único con diseño pre-post-seguimiento persigue: 1) mostrar la aplicación de dicha terapia por videoconferencia con una víctima directa de un atentado terrorista que sufre TEPT y otros trastornos psicológicos comórbidos a muy largo plazo y 2) analizar, teniendo en cuenta las limitaciones de los estudios de caso único, la efectividad o utilidad clínica de la TCC-CT en este contexto particular. Método Identificación del Paciente David (D., nombre inventado) de 52 años, jubilado, antiguo miembro de la Policía Nacional y víctima directa de un atentado terrorista. Vive solo y no tiene pareja ni hijos. Análisis del Motivo de Consulta El paciente manifiesta tener pesadillas y pensamientos recurrentes sobre el atentado, evitación activa de estímulos relacionados con el mismo, irritabilidad, problemas para iniciar y mantener el sueño y una intensa culpa. Manifiesta bajo estado de ánimo, anhedonia, abulia, ideación autolítica, somatizaciones, dificultad para concentrarse y pensamientos repetitivos y egodistónicos acompañados de compulsiones. D. afirma que sufre estos síntomas desde el atentado terrorista que sufrió en 1987 a manos de la banda terrorista ETA. Historia del Problema D. comenzó a trabajar como policía nacional a la edad de 20 años. A los pocos meses, fue víctima de un atentado terrorista al explotar el vehículo en el que circulaba junto con otros compañeros policías. Uno de ellos resultó muerto y D. y otros policías heridos de gravedad. Tras un año, el paciente se reincorporó a su trabajo pero sus secuelas físicas se agravaron y comenzó a consumir alcohol. Dos años después del atentado, su estado de ánimo empeoró y solicitó ingresar en una unidad de hospitalización breve. Con 24 años tuvo un primer intento autolítico, a consecuencia del cual perdió una pierna y fue ingresado en una unidad psiquiátrica, donde se le diagnosticó episodio depresivo mayor y comenzó un tratamiento farmacológico, aunque el paciente describía numerosos intentos autolíticos posteriores. Desde comienzos del año 2013 se encontraba en abstinencia del alcohol. Sin embargo, su malestar psicológico persistía y en junio de ese mismo año comenzó el tratamiento que se describirá a continuación y que supuso su primera y única terapia psicológica hasta la fecha. Evaluación Se utilizó la entrevista semiestructurada diagnóstica SCID-I-VC (First, Spitzer, Gibbon y Williams, 1999) como principal fuente de información para establecer el diagnóstico del paciente, según el sistema de clasificación DSM-IV-TR. Esta entrevista reveló que, desde el atentado, D. había presentado episodios depresivos recidivantes que no habían remitido nunca por completo. Además, también había mostrado, y seguía mostrando, reexperimentaciones constantes del atentado y un elevado estado de activación, evitaba los estímulos relacionados con el atentado, tenía la sensación de un futuro desolador, con una marcada anhedonia y una intensa culpa relacionada con el atentado (p. ej., “le pisé la cabeza a mi compañero cuando salía del vehículo, yo le maté”), todo ello congruente con un diagnóstico de TEPT. La culpa se acompañaba además de obsesiones y compulsiones (p. ej., repetirse a sí mismo que era buena persona) y derivaba en conductas de compensación, por las que D. hacía todo lo posible por ayudar a los demás, aun en su propio perjuicio, síntomas congruentes con un trastorno obsesivo-compulsivo. De igual modo se cumplían los criterios de fobia social, ya que existía en él un marcado miedo a la evaluación negativa que hacía que evitase toda interacción social o viviera estas situaciones sociales con un intenso malestar. Los resultados obtenidos tras la aplicación de la entrevista diagnóstica fueron refrendados por las puntuaciones obtenidas en los cuestionarios sintomatológicos aplicados, en los que el paciente obtuvo puntuaciones en sintomatología depresiva (BDI-II; Beck, Steer y Brown, 2011), ansiosa (BAI; Beck y Steer, 2011) y de estrés postraumático (PCL-S; Vázquez, Pérez-Sales y Matt, 2006; Weathers, Litz, Herman, Huskay y Keane, 1993) que se encontraban muy por encima de las puntuaciones de corte (C) que indican el paso de una población funcional a una disfuncional y que para el BDI-II y el BAI son de 14 puntos y para la PCL-S de 29 (Sanz y García-Vera, 2015) (ver Figura 1). También obtuvo puntuaciones elevadas en preocupaciones patológicas (PSWQ; Nuevo, Montorio y Ruiz, 2002), en sintomatología de duelo complicado (IDC; Limonero, Lacasta, García, Maté y Prigerson, 2009) y en inadaptación (EI; Echeburúa, Corral y Fernández-Montalvo, 2000), las cuales en todos los casos superaban las puntuaciones de corte clínicamente significativos de los instrumentos de evaluación aplicados (ver Figura 1). Estos síntomas habían provocado, y seguían provocando, desajustes importantes en la vida de D., tanto en el área laboral (jubilado por incapacidad física y psicológica con un grado de minusvalía del 65%) como social (aislamiento y falta de apoyo social) y familiar (no se relacionaba con su madre y hermanos, excepto con una hermana). De acuerdo a la clasificación diagnóstica DSM-IV-TR (APA, 2002) y teniendo en cuenta el conjunto de síntomas positivos recogidos en la entrevista clínica diagnóstica SCID-I-VC, apoyados por la sintomatología detectada con los cuestionarios psicopatológicos aplicados, así como los criterios diagnósticos de inclusión y exclusión evaluados por la SCID-I-VC, la valoración diagnóstica multiaxial de D. fue la siguiente: · Eje I: - F43.1. Trastorno de estrés postraumático, crónico. - F33.32. Trastorno depresivo mayor, recidivante, grave sin síntomas psicóticos, crónico. - F42.8. Trastorno obsesivo-compulsivo. - F40.1. Fobia social. · Eje II: - Z03.2. No hay diagnóstico, características de personalidad obsesiva-compulsiva. · Eje III: - Hipercolesterolemia. - Dermatitis. - Diverticulitis. - Amputación de miembro inferior derecho. · Eje IV: Z60.0. Problema biográfico. · Eje V: EEAG = 50. El análisis funcional de las conductas problemáticas descritas hasta ahora queda recogido en la Tabla 1.
Tabla 1
Análisis funcional de las conductas problemas del paciente 
Tratamiento El tratamiento se basó en el programa de TCC-CT de García-Vera y Sanz (Moreno et al., 2017) para víctimas del terrorismo con trastornos comórbidos. Este tratamiento contempla la realización de 16 sesiones semanales e incluye: (a) terapia de exposición prolongada en imaginación y en vivo a los recuerdos traumáticos y a otros estímulos ansiógenos relacionados tanto con el TEPT como con otros trastornos de ansiedad que pueden padecer las víctimas de terrorismo, (b) técnicas de control de la ansiedad, como entrenamiento en relajación progresiva y en respiración lenta, (c) técnicas de reestructuración cognitiva para los pensamientos negativos y las actitudes disfuncionales característicos del TEPT, de la depresión o de los trastornos de ansiedad, (d) programación de actividades agradables, (e) psicoeducación sobre las reacciones al trauma o al duelo y su normalización, (f) técnicas de prevención de recaídas y (g) técnicas de creación de una nueva narrativa vital (Moreno et al., 2017). Tal y como se ha descrito, el protocolo de intervención es flexible y contempla la exposición a distintos estímulos ansiógenos, dependiendo de las características de cada paciente. Por eso, en el caso de D. la tarea de exposición incluyó no solo el afrontamiento de estímulos relacionados con el atentado sino también exposición, con prevención de respuesta, a las obsesiones del paciente y, por otro lado, exposición a las situaciones sociales que D. evitaba, así como la realización de experimentos conductuales para que afrontara su miedo irracional a la interacción social. Asimismo, la reestructuración cognitiva incluyó el cuestionamiento de pensamientos y creencias irracionales relacionados con la interacción social. Adicionalmente, en respuesta a la fobia social que padecía D., el tratamiento original se amplió para incorporar un entrenamiento específico en habilidades sociales y en solución de problemas sociales (ver Tabla 2). En total, en la terapia con D. se realizaron 36 sesiones de tratamiento, una evaluación postratamiento y seguimientos al mes, a los 3 meses y a los 6 meses. Todas las sesiones de evaluación y tratamiento, de una hora de duración y a razón de una semanal, se llevaron a cabo exclusivamente por videoconferencia, a través de ordenadores equipados con cámaras web y el programa informático Skype. La intervención fue aplicada por una psicóloga con formación de posgrado en psicología sanitaria y formación específica en TCC-CT con víctimas del terrorismo. Dicho tratamiento se realizó tras la firma de un consentimiento informado en el que D. recibió información sobre el contenido de la intervención, su carácter voluntario y gratuito, la modalidad de aplicación del mismo (por videoconferencia) y sobre la confidencialidad de los datos personales del paciente.
Tabla 2
Resultados
Módulos, sesiones, objetivos y técnicas del tratamiento aplicado en el caso (adaptado del programa original de García-Vera y Sanz; Moreno et al., 2017) 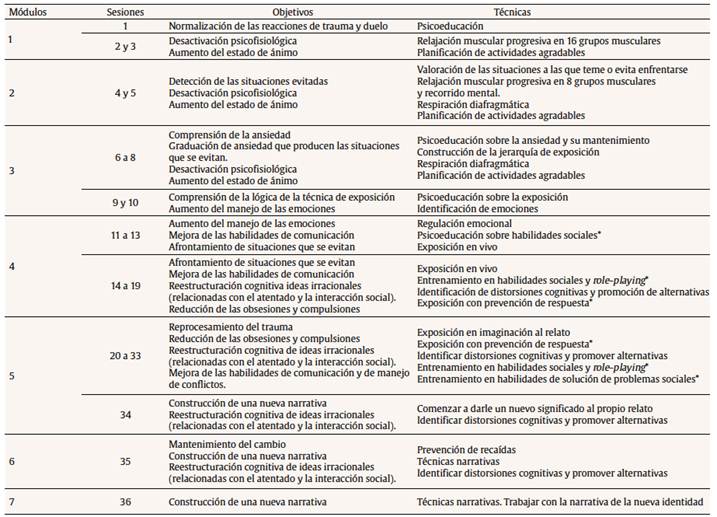
En las evaluaciones de postratamiento y seguimiento, el paciente refirió una mejora sustancial en su estado de ánimo (los momentos de tristeza y desesperanza eran muy poco frecuentes) y un aumento de las ganas para hacer cosas y disfrutar de ellas. D. también refería haber dejado de sentirse culpable y era capaz de expresarse asertivamente en sus interacciones sociales. El paciente decía ser capaz de enfrentarse a lugares concurridos (centros comerciales, terrazas de bares, etc.), a pensar y hablar sobre el atentado sin que le desbordara la ansiedad y su nivel de activación fisiológica había disminuido tanto que habían desaparecido por completo las cefaleas y los problemas estomacales, y aunque en el postratamiento seguía teniendo problemas cutáneos, en los seguimientos ya no se daban, según él mismo manifestó. Por otro lado, D. también describía haber acudido a muchos lugares que antes le generaban ansiedad social, sin poner en marcha conductas de seguridad o de escape/evitación. Incluso, refirió cómo había sido capaz de afrontar las situaciones sociales que más ansiedad le producían (p. ej., interacciones con personas del sexo opuesto). De esta manera, D. manifestó que había retomado la relación con algunos excompañeros de trabajo y proponía planes a la vez que no se negaba a participar de los que organizaban los demás. Habían desparecido los sentimientos de inutilidad y los arrebatos de ira. Las obsesiones y compulsiones se habían reducido tanto en frecuencia como en intensidad, de forma que ya no generaban interferencia en la vida cotidiana de D. Por todo ello, el paciente redujo considerablemente la medicación psiquiátrica que tomaba (solo tomaba un ansiolítico cuando no podía dormir) y la terapeuta consideró que al cabo del tratamiento y en los seguimientos D. ya no cumplía criterios diagnósticos para ninguno de los trastornos que se le habían diagnosticado en el momento de evaluación. Intentando resolver los problemas que podrían derivarse de un análisis subjetivo del caso, la efectividad del tratamiento también se analizó a partir de medidas cuantitativas que habitualmente se utilizan para valorar la significación clínica en estudios de caso único. Primero, se obtuvo el índice de porcentaje de datos no solapados (PND), que se definió aquí como el porcentaje de datos en la fase de tratamiento por debajo de las puntuaciones más bajas de la línea base (LB), considerando aquí como LB las puntuaciones obtenidas en los cuestionarios sintomatológicos que se aplicaron en el pretratamiento y en la sesión 4, y como tratamiento las puntuaciones obtenidas en esos cuestionarios tanto durante el tratamiento (sesiones 5 a 36) como en la evaluación postratamiento y en los seguimientos. En todos los casos se obtuvieron índices PND de 100%, lo que correspondería a un tratamiento calificado como muy efectivo (Scruggs y Mastropieri, 1998). Segundo, se obtuvieron los indicadores de cambios clínicamente significativos de Jacobson y Truax (1991), los cuales consideran que un paciente se ha “recuperado de sus trastornos psicopatológicos” si: 1) disminuye su puntuación por debajo de la puntuación de corte (C) y 2) lo hace en una magnitud superior a un índice de cambio fiable (RCI), que en el caso de la PCL-S implica una reducción de 12 o más puntos y en el caso del BDI-II y el BAI una reducción de 10 puntos o más (Sanz y García-Vera, 2015). Según dichos indicadores, tanto en el postratamiento como en los seguimientos a 1, 3 y 6 meses se podía considerar que D. se había “recuperado de sus trastornos” (ver Figura 1). Así pues, esta aproximación estadística a la significación clínica del tratamiento coincidía con la evaluación cualitativa de los beneficios terapéuticos de la intervención descrita anteriormente. De esta manera, los resultados mostraron no solo que el paciente ya no cumplía criterios diagnósticos para el trastorno por estrés postraumático, el trastorno depresivo mayor, el trastorno obsesivo-compulsivo y la fobia social, sino que mostraba una reducción clínicamente significativa de los síntomas y que presentaba niveles adecuados de bienestar y de funcionamiento familiar, lúdico y social. Discusión El presente estudio de caso ilustra la aplicación por videoconferencia de la TCC-CT en una víctima directa del terrorismo que presentaba un TEPT comórbido con un trastorno depresivo mayor, un trastorno obsesivo-compulsivo y un trastorno por fobia social, que tenía un curso crónico de 30 años de duración y que presentaba altos niveles de gravedad (p. ej., historia de intentos de suicidio, ideación suicida y un elevado deterioro en el funcionamiento laboral, familiar y social). A pesar de las limitaciones que tienen los diseños de caso único, los beneficios terapéuticos obtenidos en este caso sugieren que la TCC-TC (1) también es útil en la práctica clínica con pacientes que sufren trastornos muy crónicos y con una alta comorbilidad psicológica y (2) se puede aplicar por videoconferencia con resultados muy positivos, incluso en un caso tan crónico y grave, aunque dicha cronicidad y gravedad parecen requerir un aumento del número de sesiones habituales. En concreto, en el presente caso la terapia se alargó hasta 36 sesiones, mientras que en el estudio de Moreno et al. (2017) con pacientes menos crónicos y graves, el mismo programa de tratamiento se aplicó de manera exitosa entre 13 y 20 sesiones, con una media de 16 sesiones. En cualquier caso, dadas las dificultades que a veces existen para que las víctimas se desplacen a las consultas o clínicas donde reciben tratamiento psicológico presencial, o para que en todos los lugares de España se pueda contar con profesionales debidamente capacitados para aplicar la TCC-CT en víctimas de atentados terroristas, la aplicación de la terapia por videoconferencia se erige en una alternativa factible y eficiente que merece ser objeto de la realización de nuevas investigaciones con diseños experimentales grupales que analicen si su eficacia es similar a la que se obtiene con su aplicación presencial, tal y como ocurre en el caso del tratamiento del TEPT en las víctimas de otros tipos de acontecimientos traumáticos (p. ej., Marchand et al., 2011). Referencias |
Financiación: Este artículo ha sido en parte posible gracias a las ayudas del Ministerio de Economía y Competitividad (PSI2014-56531-P) y la Asociación Víctimas del Terrorismo.
Correspondencia: mpgvera@psi.ucm.es (M. P. García-Vera).
Copyright © 2026. Colegio Oficial de la Psicología de Madrid








 e-PUB
e-PUB CrossRef
CrossRef JATS
JATS







