
Análisis de las Técnicas Psicológicas Utilizadas en el Trastorno de Fobia Social en un Centro Sanitario de Psicología
[Psychological analysis of techniques used in the social phobia disorder in a psychology health center]
Francisco Ballesteros y Francisco J. Labrador
Universidad Complutense de Madrid, España
https://doi.org/10.5093/clysa2018a11
Recibido a 5 de Noviembre de 2016, Aceptado a 9 de Abril de 2018
Resumen
El objetivo del trabajo es analizar el tratamiento psicológico en la fobia social, identificando niveles de efectividad, técnicas de intervención utilizadas, duración y costes del tratamiento. La muestra consta de 51 pacientes, de edad promedio 30.14 (DT = 8.309), mayoritariamente mujeres (60.8%), solteras (78.4%) y estudiantes (64.7%). Se realizaron análisis descriptivos para las características sociodemográficas y el coste del tratamiento. Se subdividió la muestra en dos grupos (pacientes de alta y pacientes que abandonan), analizándose diferencias entre ellos. Se efectuaron técnicas de análisis de clústers y multivariados para conocer qué técnicas predecían éxito terapéutico. Se alcanzó un 61% de éxito, con una media de 20 sesiones y 1,200€ de coste del tratamiento. Las técnicas predictivas del éxito son la exposición y el uso de otras técnicas (p < .05). Se defiende el uso de protocolos para la fobia social que incluyan las técnicas mencionadas en la clínica cotidiana.
Abstract
The purpose of this study is to analyze psychological treatment in social phobia, identifying levels of effectiveness, treatment length, treatment cost and techniques used. The sample consists of 51 patients, average age 30.14 (SD = 8.309), mainly women (60.8%), single (78.4%), and students (64.7%). Descriptive analyses for sociodemographic characteristics and therapy cost were performed; besides, the sample was divided into two groups (patients who achieved discharge and patients who dropped-out), and differences between the two groups were made. Finally, cluster analysis techniques were performed and multivariate analyses were conducted to know what techniques predicted therapeutic success. Of the patients, 61% are discharged, with an average duration of 20 sessions and a treatment cost of €1,200. The techniques which predict success are exposure and use of other techniques (p < .05). The use of protocols for social phobia which include the aforementioned techniques is suggested.
Palabras clave
Fobia social, Tratamientos empíricamente apoyados, Efectividad, Técnicas psicológicas.
Keywords
Social phobia, Evidence-based treatments, ffectiveness, Psychological techniques.
Para citar este artículo: Ballesteros, F. y Labrador, F. J. (2018). Análisis de las técnicas psicológicas utilizadas en el trastorno de fobia social en un centro sanitario de psicología. Clínica y Salud. Publicación anticipada en línea. https://doi.org/10.5093/clysa2018a11
Correspondencia: fballesterospsi@yahoo.es (F. Ballesteros).
Introducción Tanto el DSM-5 (APA, 2013) como el CIE-10 (OMS, 1999) caracterizan los problemas de fobia social (FS) como un miedo persistente y acusado a situaciones sociales o actuaciones en público por temor a que resulten embarazosas. A nivel epidemiológico existe una prevalencia global para la FS que oscila entre el 0.5 y el 2% (APA, 2013). Concretamente, en España la FS es uno de los trastornos más prevalentes, con prevalencia-vida de 1.17% y prevalencia-año 0.6% (Haro et al., 2006). Estudios más recientes (Kessler, Petukhova, Sampson, Zaslavky y Wittchen, 2012) incrementan de forma importante los porcentajes, señalando que este problema puede alcanzar una prevalencia vital de 13% y una la prevalencia-año de 7.4%. La FS suele ser un trastorno de inicio temprano, en la adolescencia o incluso antes, y con un curso crónico, agravado por el hecho de que muchas personas que lo sufren no buscan ayuda profesional o dejan pasar mucho tiempo antes de buscarlo (APA, 2013; NICE, 2013; Olivares, 2009; Olivares, Caballo, García-López, Rosa y López-Gollonet, 2003). Estos factores colaboran al desarrollo de importantes problemas en la persona con FS, haciendo que destaque como uno de los trastornos que más malestar y atención psicológica genera, tanto en estudios con pacientes de clínicas privadas como públicas (Botella, Baños, García-Palacios y Quero, 2009; Labrador, Estupiñá y García-Vera, 2010; Ministerio de Sanidad y Consumo, 2006). Además de las conductas desadaptadas características de la FS, ésta suele venir acompañada de otros problemas que reducen la calidad de vida, entre los que destacan los problemas en el ámbito laboral, en el área relacional e incluso marital (Katzelnick et al., 2001). También se da comorbilidad con otros trastornos psicológicos, como el consumo excesivo de alcohol y medicamentos, la presencia de otros problemas de ansiedad (APA, 2013; Botella, Baños y Perpiñá, 2003; Canton, Scott, Glue, 2012) o el incremento en las tasas de suicidio (21,9%) (Katzelnick et al., 2001). Por estas razones, se hace necesario contar con tratamientos que sean eficaces y efectivos. Se considera como tratamiento de elección para la FS la combinación de tratamientos cognitivos y conductuales, mencionada por la Task Force on Promotion and Dissemination of Psychological Procedures (Chambless y Ollendick, 2001). Dentro de la terapia cognitivo-conductual (TCC) se incluyen técnicas como la psicoeducación, el control de estímulos, los ejercicios para provocar sensaciones, la reestructuración cognitiva, la exposición (en sus diferentes vertientes), técnicas de desactivación, cognitivas, de solución de problemas, de prevención de recaídas, etc. Más específicamente, la APA (2010) y el National Institute of Mental Health (NIMH, 2016) recomiendan como tratamiento para la FS las técnicas de exposición, la terapia cognitiva (preferiblemente combinada con componentes conductuales), las técnicas de relajación (preferiblemente combinadas con otros componentes activos de la TCC) y el entrenamiento en habilidades sociales (EHHSS) (utilizar como componente adicional en la TCC para personas que lo necesitan). En cuanto a las sugerencias de tratamiento farmacológico, se señalan antidepresivos como los inhibidores selectivos de la recaptación de serotonina (ISRS) o los inhibidores de la monoamino oxidasa (IMAO) o ansiolíticos como los beta-bloqueantes para FS específicas (NICE, 2013). Algunos estudios de eficacia en los que se apoyan estas recomendaciones son el de Hope y Heimberg (1993), que combina psicoeducación, reestructuración cognitiva, exposiciones dentro del grupo de trabajo y autoexposición. Propuestas similares se encuentran en Botella et al. (2003) o Andrews et al., (2003), añadiéndose otras técnicas como las estrategias de control de la activación, la solución de problemas, la prevención de recaídas y el EHHSS, según necesidades detectadas para el éxito terapéutico. Además, los estudios de eficacia destacan el mantenimiento a largo plazo de los logros obtenidos con estas técnicas (Goldin et al., 2012; Power, Sigmarsson y Emmelkamp, 2008). Otras investigaciones y metaanálisis avalan estas mismas consideraciones (Antona et al., 2006; Koszyscki, Benger, Shilk y Bradwejn, 2007; Sánchez-Meca, Rosa y Olivares, 2004). Por otro lado, los estudios sobre efectividad, es decir, los desarrollados en el ámbito asistencial, aunque son más escasos, señalan que con estas técnicas cognitivo-conductuales se obtienen mejoras equiparables a las alcanzadas en los estudios de eficacia (Gaston, Abbott, Rapee y Neary, 2006; Labrador y Ballesteros, 2011), manteniéndose estas mejoras a largo plazo (DiMauro, Domingues, Fernández y Tolin, 2013). Además de las indicaciones sobre el tipo de tratamiento (el cómo), también las hay sobre las sesiones terapéuticas, en especial su duración (el cuánto). Así, la APA (2010) aconseja entre 12-16 sesiones, en formato individual o grupal, aunque señala que la intervención puede ser eficaz en 4-8 sesiones. El National Institute for Health and Care Excellence (NICE, 2013) establece como referencia de 14-15 sesiones individualizadas, al igual que Goldin et al. (2012). Andrews et al. (2003), en su guía para tratamiento individualizado y sin problemas comórbidos, estiman un rango de entre 10 y 20 sesiones, dependiendo de si se deben hacer entrenamientos específicos de habilidades sociales, asertividad, etc. En España, el grupo de Botella et al. (2003) elaboró un plan de tratamiento de 15 sesiones con posibilidad de añadir 8 si se encontraran dificultades de autoestima o de habilidades sociales. Alternativamente, el programa IAFS para adolescentes, desarrollado por el grupo de Olivares (Olivares, 2005; Olivares-Olivares, 2011), consta de 12 sesiones de 90 minutos de duración con periodicidad semanal. Estas sugerencias respecto a las estrategias y a la duración, que se suelen cumplir en los trabajos de investigación (eficacia), no está claro que se cumplan en las intervenciones asistenciales (efectividad) (Labrador y Ballesteros, 2011). Identificar qué técnicas concretas se utilizan, cómo se distribuyen en el proceso de intervención, qué niveles de efectividad alcanzan y qué tiempo o número de sesiones son necesarias para conseguir esta eficacia es información importante para traspasar los desarrollos del ámbito de la investigación a la práctica asistencial (Labrador y Crespo, 2012). Estos son los objetivos del presente trabajo, analizar el tratamiento psicológico de los problemas de FS en un centro asistencial de psicología identificando: a) niveles de efectividad, b) duración de los tratamientos, c) costes de los tratamientos y d) técnicas de intervención específicas utilizadas y su distribución en el proceso terapéutico. MétodoDescripción del Centro La Clínica Universitaria de Psicología de la Universidad Complutense de Madrid (CUP) es un centro sanitario de la Comunidad de Madrid desde 1998. Tiene entre sus funciones prestar asistencia psicológica efectiva y eficiente. Es un centro de libre acceso para todo tipo de pacientes que no requieran hospitalización, a demanda de los mismos y a precios de mercado. Una caracterización detallada del centro y los terapeutas puede verse en Labrador et al. (2010). Participantes Pacientes. Se seleccionó a los pacientes de la CUP, mayores de 18 años, con fobia social (FS) como diagnóstico principal, que recibieron tratamiento para este problema entre 1999 y 2012. Del total de 2,038 pacientes, 54 cumplieron estos criterios (el 2.65% de la muestra total y el 13.88% del total de los trastornos de ansiedad). De esta muestra inicial, se eliminaron 3 pacientes porque el número total de sesiones se alejaban de la media de la muestra más de tres veces la desviación típica. Terapeutas. Licenciados en Psicología con al menos un título de postgrado de nivel Magíster, que acredite su especialización en evaluación, diagnóstico y tratamiento de trastornos psicológicos y entre uno y tres años de práctica clínica supervisada previa a su incorporación a la CUP. Todos ellos tienen una formación cognitivo-conductual y utilizan los tratamientos empíricamente apoyados (TEA) en sus intervenciones, supervisadas por profesionales de reconocido prestigio en psicología clínica. Variables Variable independiente. Se aplican TEA para el trastorno de FS. Cada terapeuta aplicó este tipo de tratamiento con la flexibilidad necesaria, siguiendo las recomendaciones y de acuerdo con las características del paciente y su evolución. Variables dependientes. Se dividen en: Sociodemográficas. Incluyen sexo, estado civil, profesión y nivel de estudios. Clínicas. a) Fase del tratamiento, donde el alta es la finalización del proceso por consecución de los objetivos terapéuticos, para lo cual se tiene en cuenta que las puntuaciones de los cuestionarios estén por debajo del punto de corte que los autores señalan y la ausencia de criterios de FS en la readministración de entrevista semiestructurada, baja es la finalización del tratamiento antes de terminar la evaluación y abandono es la finalización del tratamiento tras la evaluación pero sin haber alcanzado los objetivos terapéuticos consensuados en el plan de tratamiento; b) presencia de comorbilidad; c) presencia de tratamiento farmacológico. De tratamiento. Comprenden el número de sesiones de evaluación, tratamiento y seguimiento y técnicas terapéuticas utilizadas. Económicas. Suponen el coste del proceso terapéutico. Diseño Diseño cuasi-experimental, sin asignación aleatoria, con una sola muestra incidental. En los análisis de medias se divide la muestra que ha recibido alguna sesión de tratamiento entre los que han alcanzado el éxito terapéutico (alta) y los que, habiendo empezado el tratamiento, no lo acaban con éxito (abandono). Procedimiento Los pacientes que demandan asistencia en la CUP son asignados a un terapeuta que realiza la evaluación incluyendo un diagnóstico DSM-IV-TR (o DSM-IV). Para la obtención del diagnóstico formal se utilizó una entrevista semiestructurada (Muñoz, 2008), autorregistros ad hoc, así como cuestionarios y autoinformes recomendados por la literatura para este trastorno. Los cuestionarios utilizados fueron la Escala de Evitación y Malestar Social (Social Avoidance and Distress Scale, SAD; Watson y Friend, 1969), adaptada al español por Bobes et al. (1999) y la Escala de Temor a la Evaluación Negativa (Fear of Negative Evaluation Scale, FNE; Watson y Friend, 1969), adaptada al español por Girodo (1995). Tras la evaluación y el diagnóstico clínico se elaboraba un tratamiento individualizado, modificado según la evolución del paciente, basado en la formulación clínica del caso y en los TEA para la FS; ambas cosas facilitan los criterios de toma de decisiones en el desarrollo del plan terapéutico. La periodicidad de la intervención fue de una sesión semanal de una hora. Los datos de los pacientes se actualizan semanalmente, con la cumplimentación por parte del profesional de una ficha clínica, en la que se describen las técnicas psicológicas (cognitivas y conductuales) más recomendadas en la literatura para los diferentes trastornos y en la que el profesional señala cada día si ha hecho uso de alguna de ellas y/o si la ha recomendado como tarea para casa. El terapeuta realiza una última actualización de los datos cuando el paciente abandona el servicio, ya sea por consecución de objetivos (alta) u otra circunstancia (baja/abandono). Tabla 1 Características sociodemográficas de la muestra total 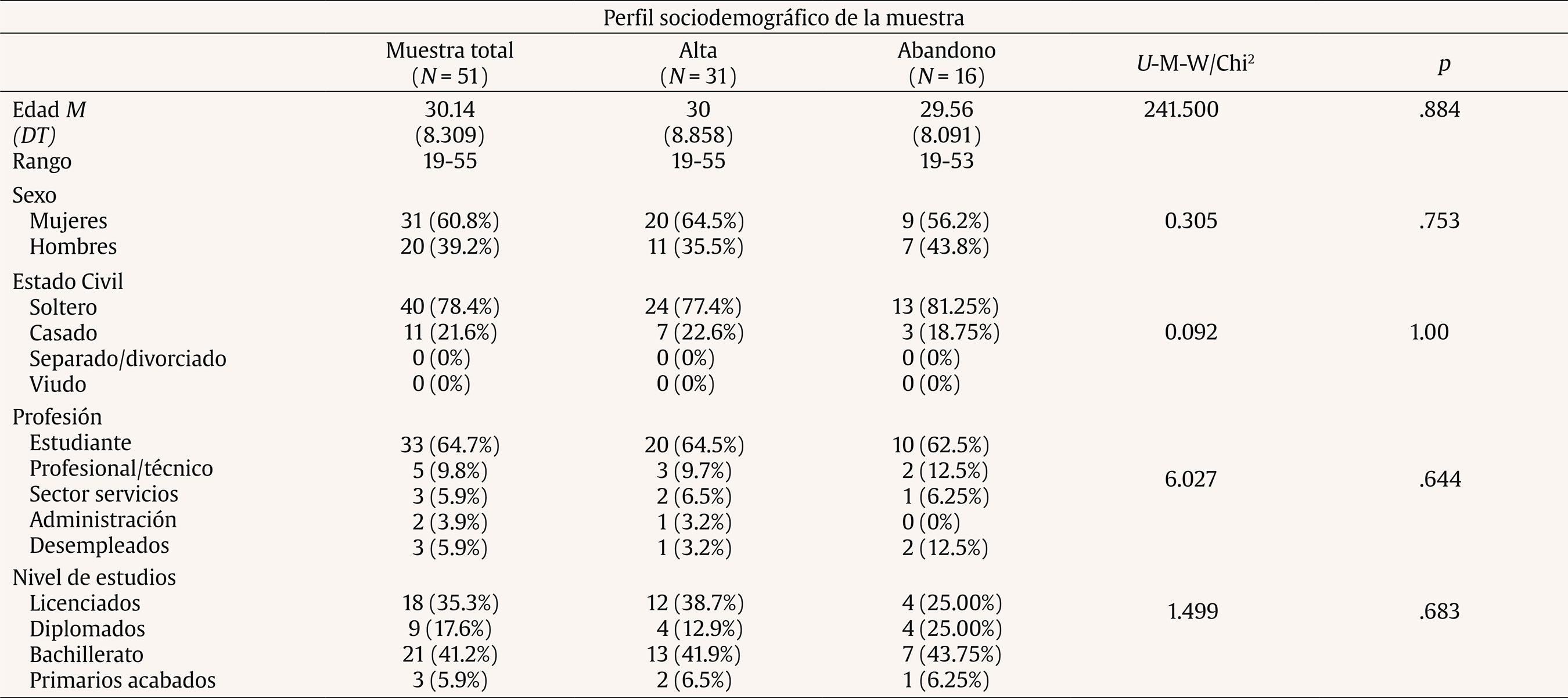 Para confirmar que se han alcanzado los objetivos propuestos y asegurar la presencia/ausencia del diagnóstico, se considera que la puntuación media de los cuestionarios anteriormente descritos sea inferior al punto de corte establecido por los autores, además de los datos obtenidos al volver a administrar la entrevista semiestructurada. Para calcular el precio medio se ha cogido como referencia el precio por sesión vigente en la CUP (48€/sesión). Aunque éste no ha sido el precio durante todos los años de servicio de la clínica, sí ha sido el que más tiempo ha prevalecido. Esto genera una posible sobreestimación de los costes, al ser en los primeros años un precio ligeramente inferior al marcado como referencia. Asimismo, se ofrece el precio medio estimado, solamente en fármacos, que generaría el tratamiento farmacológico de referencia (venlafaxina) (Baldwin et al., 2005), calculado a través de las recomendaciones de las dosis mínimas de este tratamiento (Bravo, 2002), la duración del tratamiento farmacológico (Baldwin et al., 2005) y los precios establecidos por el Delegación General de Farmacia (Orden SCO/3867/2007). No se incluyen los costes de personal, local ni mantenimiento. Análisis de Datos Los datos fueron analizados con el paquete estadístico SPSS-17. Se realizaron análisis descriptivos y de frecuencias para conocer las características sociodemográficas, clínicas y de tratamiento de la muestra y el coste del proceso terapéutico. Para el análisis de las diferencias en variables sociodemográficas y clínicas, entre los pacientes que habían alcanzado el alta y los que habían finalizado como abandono, se aplicó la prueba U de Mann-Whitney. Para variables categoriales se utilizaron las pruebas chi2 y t de Student. A fin de analizar el agrupamiento de las técnicas de intervención en los pacientes que habían conseguido el alta, se hizo un análisis de conglomerado jerárquico de vinculación inter-grupos con una solución de 2 clústers. Finalmente, para obtener una estimación ajustada de qué técnicas predicen el alta, se realizó una regresión logística multivariante por pasos hacia delante. ResultadosVariables Sociodemográficas de los Pacientes La Tabla 1 presenta las características sociodemográficas de la muestra. No aparecen diferencias significativas en estas variables entre los grupos de alta y de abandono. Destaca el alto porcentaje de estudiantes y solteros. Variables Clínicas de los Pacientes En la Tabla 2 puede verse la frecuencia y porcentaje de pacientes con tratamiento farmacológico y el tipo de éste, tanto en el pretratamiento como en el postratamiento. Tabla 2 Pacientes con medicación al pre y post-tratamiento 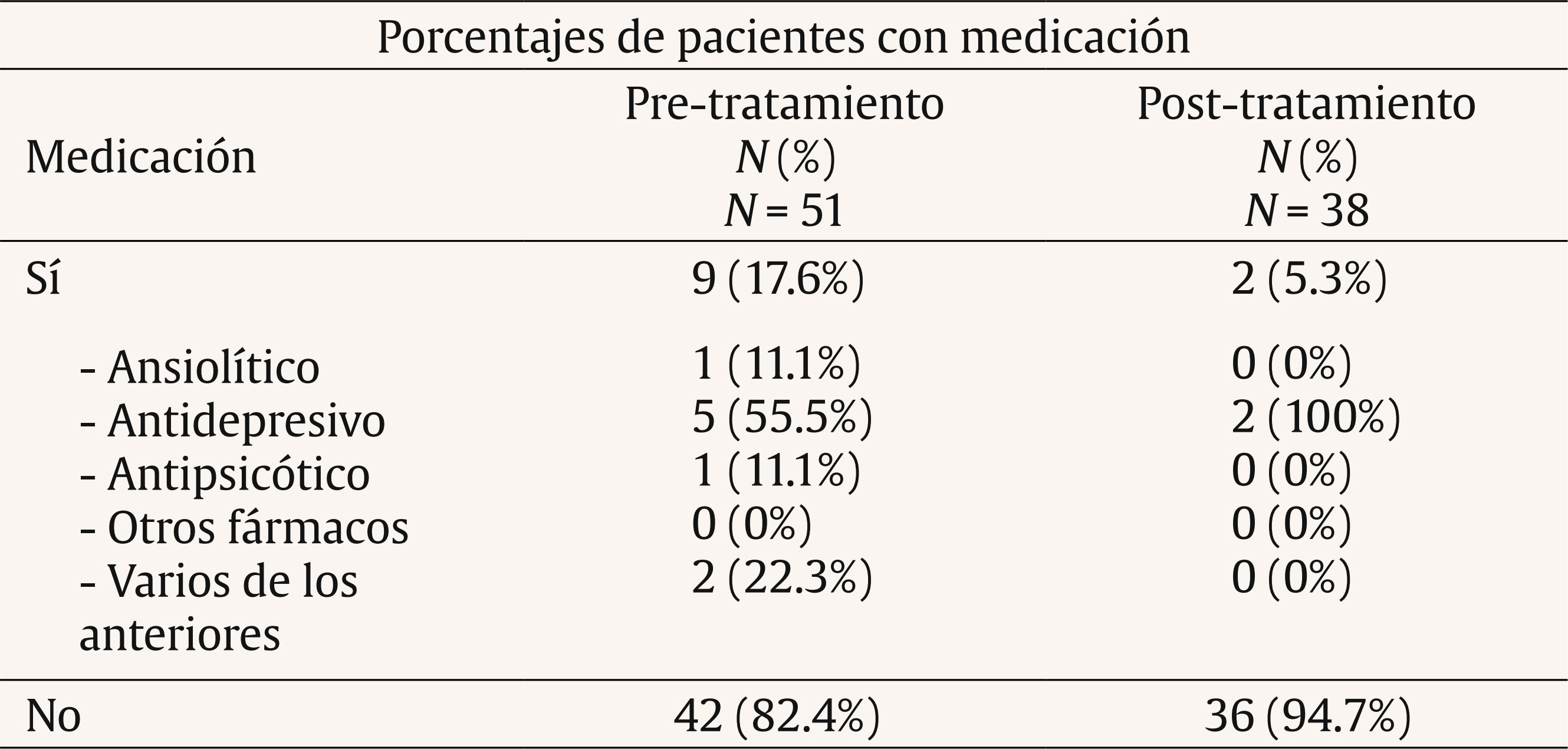 En la Tabla 3 se presentan la frecuencia y porcentajes de pacientes que toman medicación al finalizar el tratamiento, desglosando éstos en alta y abandono. Tabla 3 Ingesta de medicación al inicio y fin del tratamiento  El porcentaje de uso de fármacos al inicio de la intervención no arroja diferencias significativas entre los sujetos que finalizan por alta y los que finalizan por abandono (chi2 = 2.862, p = .581). Tampoco al final de la intervención (chi2 = 1.776, p = .302). El porcentaje de uso de fármacos entre el inicio y el final de la relación terapéutica en los pacientes que han finalizado con alta arroja diferencias significativas (chi2 = 14.98, p = .005). También hay diferencias en este dato en los que finalizan con abandono (chi2 = 6, p = .014). La Tabla 4 recoge la presencia de diagnóstico comórbido en la muestra completa y en los subgrupos de alta y abandono. No aparecen diferencias significativas entre las muestras. Tabla 4 Presencia de diagnóstico comórbido 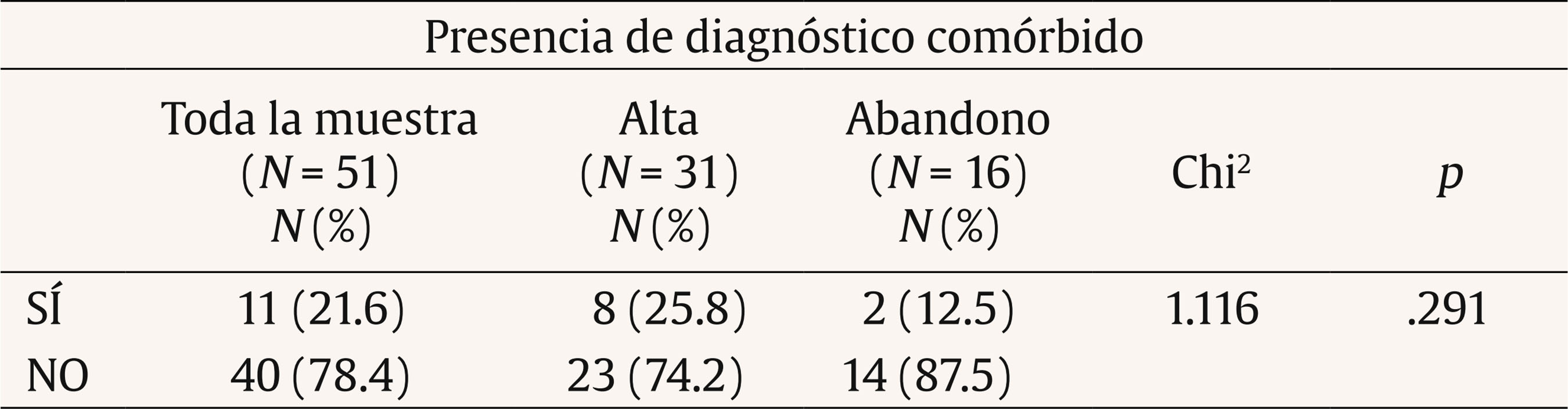 En la Tabla 5 se presenta la distribución de altas, bajas y abandonos de la muestra tras finalizar la intervención. Destaca que el 61% de los pacientes logran el alta. Tabla 5 Altas, bajas y abandonos de la muestra tras la intervención 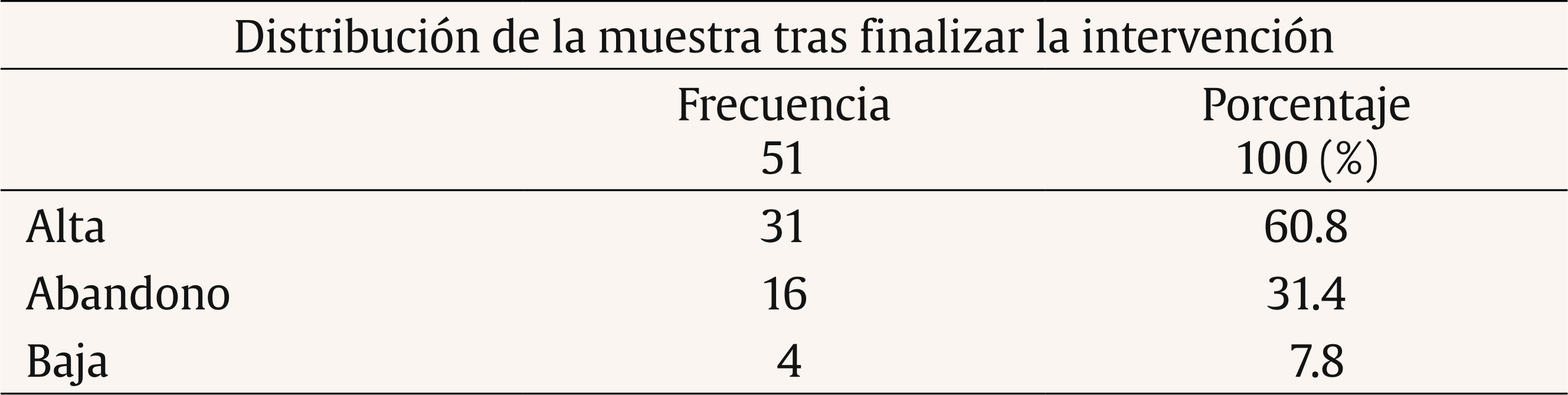 En la Tabla 6 se presenta la media, desviación típica y rango de las sesiones de evaluación, tratamiento y seguimiento en los pacientes en cada uno de los grupos tras la intervención: alta, abandono o baja. Destaca el promedio de 20 sesiones de tratamiento en el grupo de alta. Tabla 6 Número de sesiones de evaluación y tratamiento según resultado final 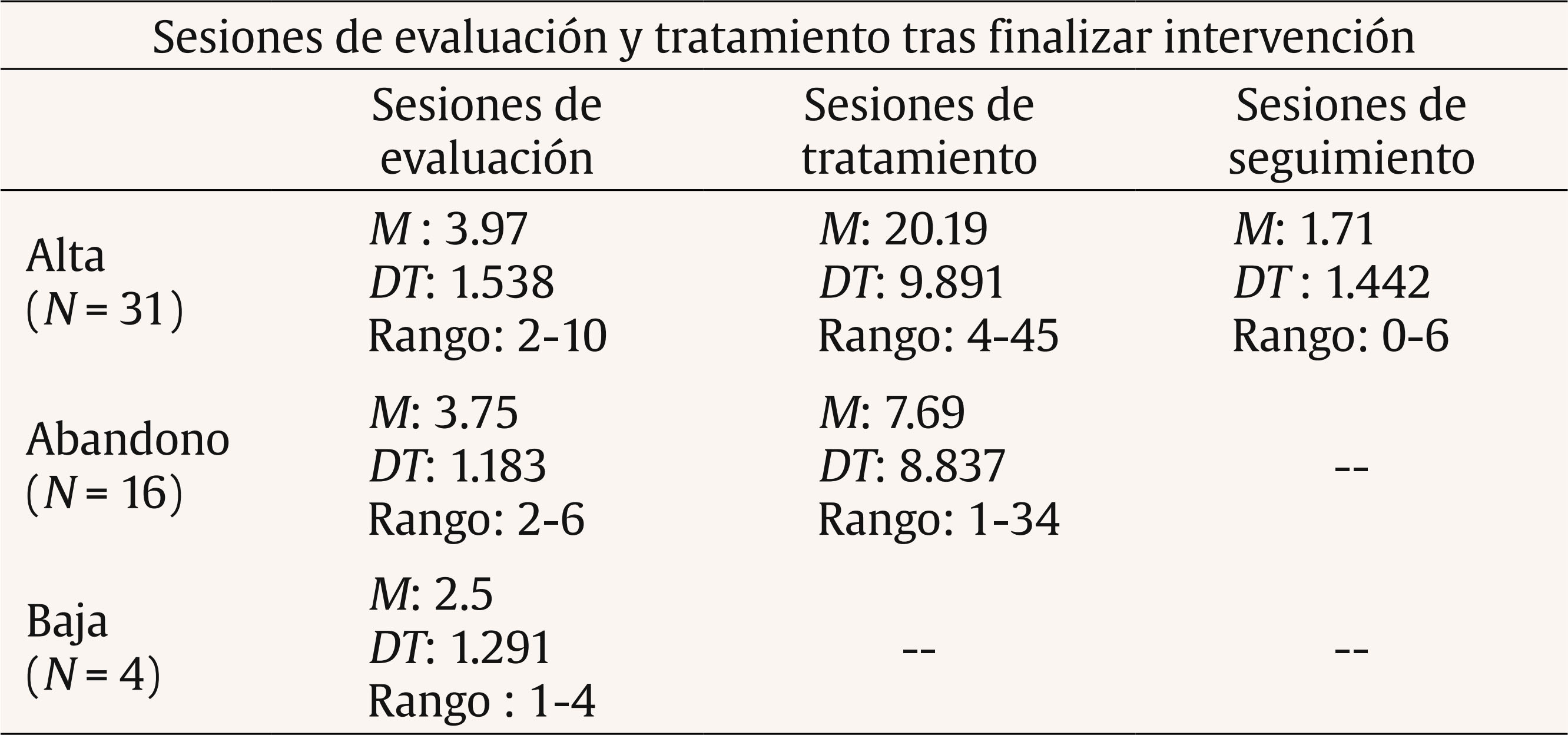 Tabla 7 Promedio de técnicas de tratamiento 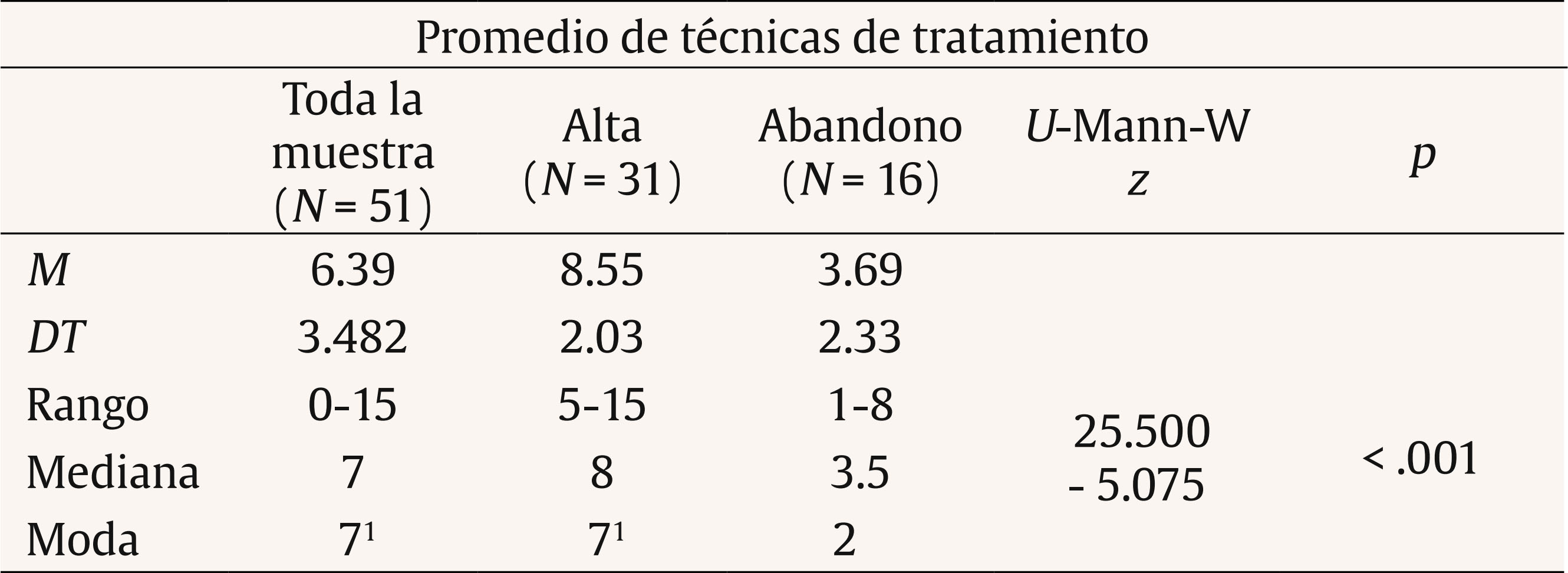 Variables de Tratamiento En la Tabla 7 se incluye el promedio de técnicas utilizadas en el proceso terapéutico. Se observan diferencias significativas en el número de técnicas entre los pacientes que finalizan en alta y en abandono. Tabla 8 Uso de las diferentes técnicas en función del resultado del tratamiento 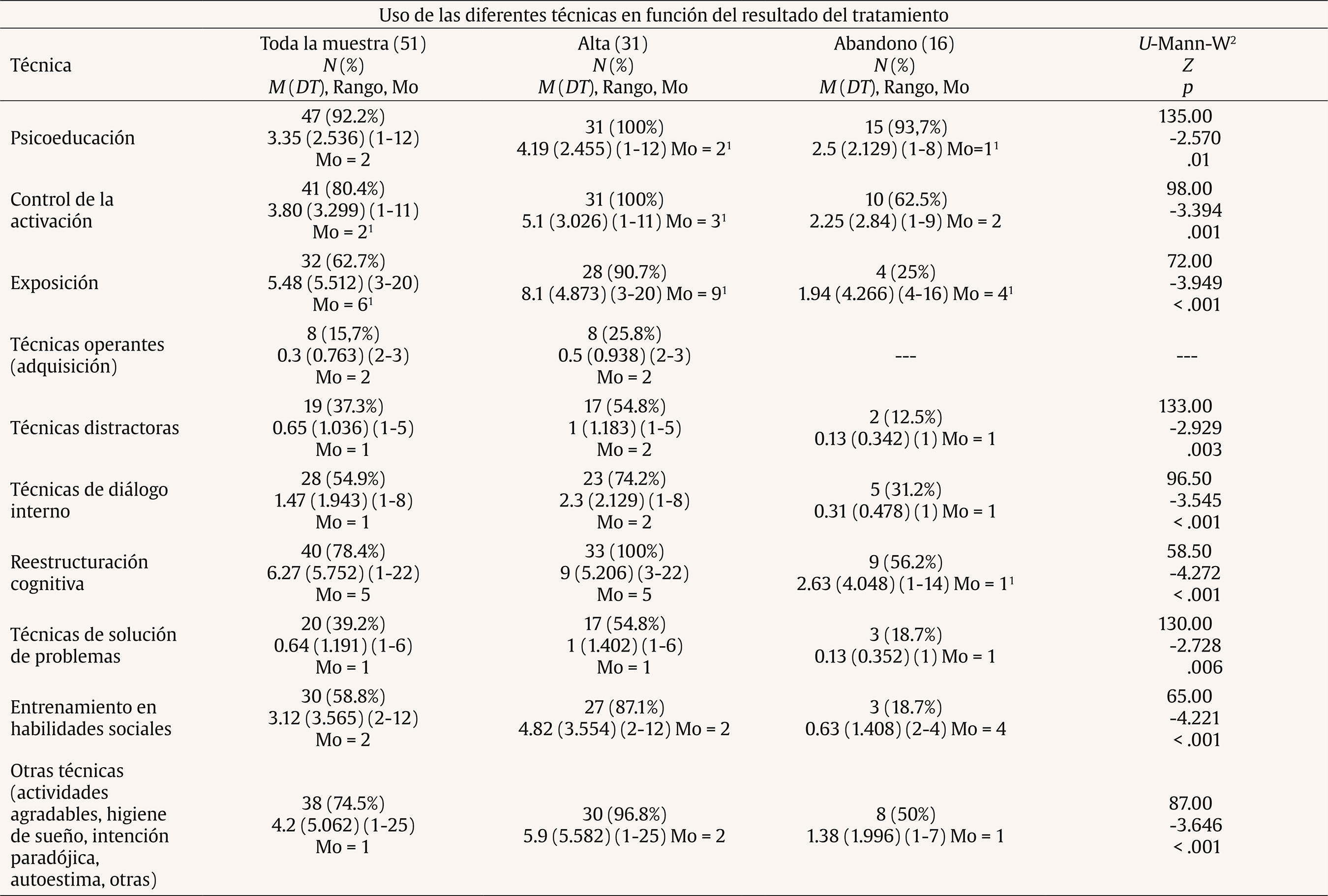 En la Tabla 8 puede verse la media, desviación típica, rango y moda de las diferentes técnicas utilizadas, considerando tanto la muestra total como los grupos de alta y abandono. Se incluye, además, el análisis de comparación de medias entre los grupos alta y abandono (U de Mann-Whitney). No se consideran para los análisis las técnicas con una frecuencia de uso menor al 20% en todos los grupos (técnicas operantes para reducción de conducta, contrato conductual, técnicas aversivas, técnicas de biofeedback, técnicas de modelado, sensibilización encubierta y activación conductual) al ser consideradas de uso incidental. En general, el porcentaje de uso de todas las técnicas es inferior en los pacientes del grupo de abandono. Además, la diferencia en el tiempo invertido de media en cada técnica es significativamente mayor (p < .05) en el grupo que finaliza el tratamiento con éxito. Entre los pacientes de alta, las cinco técnicas más utilizadas son: psicoeducación, control de la activación, exposición, reestructuración cognitiva y otras técnicas. Se realizó un análisis de clúster para ver cómo se agrupan las técnicas más utilizadas. En la Tabla 9 se ofrece el resultado del análisis de clúster para el uso de técnicas de los pacientes que han conseguido el alta. Tabla 9 Agrupación en cluster de las técnicas utilizadas en el grupo de alta  En el clúster 2 se agrupan las técnicas que parecen más relacionadas con el éxito del tratamiento, es decir, control de la activación, exposición, reestructuración cognitiva, EHHSS y otras técnicas. Finalmente, en la Tabla 10 se presenta el resultado del análisis logístico multivariante por pasos hacia delante, en el que se aprecia que las técnicas que más predicen el alta terapéutica son el uso de técnicas de exposición y el uso de otras técnicas. Tabla 10 Análisis de regresión logístico multivariante  Variables Económicas En la Tabla 11 se presentan los costes del tratamiento psicológico para aquellos que han finalizado con éxito la terapia. Tabla 11 Discusión y Conclusiones Costes reales del tratamiento psicológico y estimado del farmacológico  En este estudio, y en consonancia a lo que recoge la literatura (Haro et al., 2006; Olivares-Olivares, 2011), la edad de los pacientes con FS es baja, situándose la media alrededor de los 30 años. En relación al estado civil, el 80% de la muestra son solteros, dato congruente con lo hallado en otros estudios (como Labrador et al., 2010). Respecto al nivel cultural, la mayoría (65%) son estudiantes, un 50% con estudios universitarios, dato que contrasta con la mayoría de estudios epidemiológicos, que señalan una mayor prevalencia de la FS en estratos culturales bajos (Patel, Knapp, Henderson y Baldwin, 2002). No obstante, esta disonancia puede deberse al contexto experimental del que se ha recogido la muestra de esta investigación, ya que puede haber repercutido en que el estrato de estudiantes esté sobredimensionado respecto a estudios realizados en población general o población clínica en otros contextos. Aunque lo habitual en los trastornos de ansiedad es que una amplia mayoría de los pacientes (alrededor de dos tercios) sean mujeres, en la muestra utilizada, aunque el porcentaje de éstas es también mayor, no han aparecido diferencias en función del sexo. Estos datos coinciden con lo señalado por la literatura para la FS, pues aunque la incidencia de este trastorno en la población general es mayor en mujeres, en la población clínica aparece un cierto equilibrio en función del sexo (Caballo, Salazar, Garrido e Irurtia, 2016). El hecho de que proporcionalmente, con respecto a la población general, en las muestras clínicas estén más representados los hombres puede ser explicado por los roles más activos exigidos a éstos por la sociedad, tanto en el ámbito social como en el laboral. Con respecto a la toma de medicación (Tablas 2 y 3), el porcentaje de personas que lo hace al inicio del tratamiento es reducido (18.5%) y lo más curioso es que el 50% está tomando antidepresivos y sólo un 10% ansiolíticos. Esto puede señalar o bien lo inespecífico de la medicación en la FS o bien los altos grados de comorbilidad habituales en este trastorno, lo que a menudo lleva a prescribir medicación para emociones desadaptadas distintas y comórbidas a las de la FS. En el postratamiento, la reducción de la ingesta de fármacos es importante en el grupo que finaliza el tratamiento con alta, pasando de un 16% al inicio a un 3% al final (ver Tabla 3), siendo este cambio significativo, aunque el escaso número de pacientes con información al respecto hace difícil llegar a una conclusión definitiva. A pesar de que en la literatura se subrayan elevados porcentajes de trastornos comórbidos, señalándose en algunos casos hasta un 70% (Fehm, Beesdo, Jacobi y Fiedler, 2008), en este estudio sólo el 21.6% de los pacientes presenta un trastorno comórbido, lo que parece un valor contenido. Estos valores reducidos de comorbilidad justifican el uso de los tratamientos que se han mostrado eficaces en el ámbito de la investigación en el que los pacientes se escogen por no presentar comorbilidad. No obstante, cabe considerar que si la muestra correspondiera a un contexto clínico más amplio que el meramente experimental, presumiblemente redundaría en resultados con menor efectividad ya que, como señalan Ortiz (2015) en su revisión, la gravedad de los síntomas de ansiedad de la FS y su respuesta al tratamiento y el deterioro de la persona en varias áreas vitales se ven agravados cuando existe comorbilidad con otro trastorno. En resumen, no aparecen diferencias significativas al inicio del tratamiento en ninguna de las variables sociodemográficas, ni clínicas previas al inicio del tratamiento consideradas en este estudio, por lo que los resultados no pueden verse afectados por diferencias en el perfil entre los grupos (alta o abandono). El análisis de los resultados terapéuticos señala que han obtenido el alta terapéutica el 60.8% de los pacientes. Si de la muestra inicial se restara a los que no finalizan el proceso de evaluación (baja), este porcentaje alcanzaría el 65.95%, es decir, dos tercios de los que sí inician tratamiento obtienen el alta. Estos resultados están dentro de los porcentajes (próximos a 70%) de mejora cuando se usan los TEA en el ámbito de la investigación (Forand, Evans, Hagling y Fishman, 2011; Stewart y Chambless, 2009), lo que señala las ventajas de generalizar los TEA al ámbito asistencial. Con respecto al número de sesiones, la media de 4 sesiones de evaluación resulta muy elevada y el rango amplio (hasta 10 sesiones), señalando, por un lado, lo complicado del trastorno y, por otro, la concomitancia de síntomas o conductas patológicas asociadas. Con respecto a las sesiones de tratamiento, los valores medios son contenidos (20 sesiones), aunque nuevamente el rango es muy amplio (4-45), lo que podría poner de relieve un mayor número de áreas afectadas en algunos pacientes, en especial ese 21.6% con comorbilidad. Asimismo, la media de sesiones de seguimiento es baja, al menos en comparación con los estudios en el ámbito de la investigación; sin embargo se valora el hecho de que existan, dadas las dificultades para mantener el contacto, aun telefónicamente, con los pacientes una vez que éstos alcanzan el alta y perciben mejorías. La APA señala una duración prototipo de los tratamientos psicológicos para la FS de 12 a 16 (APA, 2010); las guías clínicas (NICE, 2013) o Botella et al. (2003) hablan de 15 sesiones, extensible hasta al menos 23. Los resultados de las intervenciones analizadas en este trabajo señalan al considerar todos los pacientes que iniciaron el tratamiento una media de 16 sesiones de tratamiento, elevándose esta media a 20 sesiones (Tabla 6) para los que finalizaron como altas, es decir, valores similares a los mencionados en las propuestas de referencia. Nuevamente se confirman resultados de efectividad próximos a los de eficacia y la ventaja de generalizar los TEAs al ámbito aplicado. Por lo que respecta a la frecuencia de abandonos (31.4%), parece un tanto elevada, al menos en comparación con estudios de eficacia. Así, Taylor (1996) señala una tasa de abandonos del 12.2-18%. Sin embargo, la literatura al respecto pone de relieve que los abandonos en el ámbito asistencial suelen ser más elevados. Así se señala que una vez comenzado el proceso terapéutico un 27% de abandonos se da entre la 4ª y la 8ª sesión y un 17% abandona después de la 8ª sesión de tratamiento (Bados, Balaguer y Saldaña, 2007; Moré, Huidobro, Rodríguez y Holgado, 2002). De acuerdo con estos datos, los abandonos en este estudio no son especialmente elevados y se sitúan entre los habituales (e incluso más bajos) en las consultas de salud mental. El dato relativo al porcentaje de bajas, esto es, personas que acuden a alguna sesión de evaluación sin llegar a iniciar el tratamiento, es de 7.8%. Este dato es similar al 8.2% encontrado en muestras más amplias y con diferentes diagnósticos en clínicas asistenciales (Fernández-Arias, Bernardo de Quirós, Labrador y Labrador-Méndez, 2016). Estas cifras relativamente elevadas de abandonos y bajas ponen de relieve la necesidad de generar tratamientos no sólo eficaces y efectivos, sino también breves y directos, que permitan solucionar los problemas plateados por los pacientes en pocas sesiones (Labrador, 2012). En caso contrario es previsible que se incrementen los porcentajes de abandono. Además, hace tiempo que se señaló que el incremento del número de sesiones no necesariamente aumenta su eficacia (Bergin y Garfield, 1994) y en ocasiones produce mayor rechazo (Wierzbicki y Pekarik, 1993). Una forma alternativa de reducir los abandonos puede ser el añadido de un programa de entrenamiento en HHSS, como señalan los resultados de Herbert et al. (2005) o Beidel et al. (2007). En cuanto al número de técnicas utilizadas en el tratamiento, aparecen diferencias significativas entre el grupo de altas (8.5 técnicas de promedio) y el grupo de abandonos (3.7 técnicas de promedio). Es decir, en el grupo de altas se han aplicado el doble de técnicas. Es de esperar que sea menor el número de técnicas aplicadas en los pacientes que abandonan, dado que han completado un menor número de sesiones (7.7 frente a 20). Pero estas diferencias cuantitativas no parecen conllevar diferencias cualitativas, pues la dinámica de la intervención es similar en ambos grupos, registrándose la incorporación de una técnica al tratamiento cada dos sesiones. Estos resultados no necesariamente deben interpretarse como que a mayor número de técnicas mejores resultados, sino más bien que en el grupo de abandono no se han aplicado todas las técnicas consideradas necesarias. Esta consideración se ve avalada por el amplio rango de técnicas aplicadas en el tratamiento (5-15), lo que pone de relieve, por un lado, la necesidad de adecuarse a las características o necesidades de cada paciente y, por otro, también la necesidad de aprender un número importante de habilidades para manejar las respuestas alteradas de la FS y las de sus consecuencias. Todo ello es congruente con la literatura, cuyos metaanálisis muestran acuerdo respecto a la eficacia de los tratamientos que engloban diferentes técnicas (Sánchez-Meca et al., 2004; Segool y Carlson, 2008). Sería interesante poder analizar el porcentaje de varianza explicado por cada técnica, pero esa tarea excede los objetivos del presente trabajo, dada la complejidad que supone no aplicarse el mismo paquete terapéutico a todos los pacientes. Considerando una a una las diferentes técnicas, se constata que la psicoeducación, como técnica concreta, se usa prácticamente en todos los casos, si bien el número de sesiones en que se utiliza en el grupo de alta casi es el doble que en el grupo de abandonos. Probablemente este dato deba interpretarse como que se ha considerado “psicoeducación” a la explicación o introducción de cada una de las técnicas utilizadas en el tratamiento (más del doble en el grupo de altas), no como que se dedican más sesiones de psicoeducación sobre el problema y tratamiento al inicio de la intervención. Por otra parte, el hecho de explicar detenidamente cada paso, según se van introduciendo las técnicas, puede estar favoreciendo un mejor entendimiento de la dinámica de la intervención, facilitando una mayor sensación de predicción y control y, en consecuencia, una alta adherencia. Las técnicas de control de la activación muestran un patrón similar, habiendo recibido 5 sesiones de promedio el grupo de alta frente a 2.25 el de abandonos. Las diferencias se incrementan mucho más en el caso de la exposición (8 sesiones en grupo de altas frente a 2 sesiones en el de abandono). Es decir, el uso de la técnica de exposición es 4 veces más frecuente en el grupo de altas. Además, se ha utilizado en casi todas las personas (91%) del grupo de altas. Estos resultados están en línea con lo que señala la literatura: la exposición parece ser la técnica más importante en todos los problemas de ansiedad y en especial en las fobias (APA, 2010; DiMauro et al., 2013; Goldin et al., 2012; Labrador y Ballesteros, 2011; NIMH, 2016; Power et al., 2008). La reducida presencia de esta técnica en el grupo de abandonos puede subyacer a los escasos resultados obtenidos. Quizá una razón por la que no se llega a aplicar esta técnica sea el temor a la exposición del paciente, o bien no invertir suficiente tiempo en una adecuada explicación de la misma que haga ver a éste el valor de su uso y facilite su aplicación. Es posible que ese temor a la exposición, no adecuadamente afrontado, pueda ser responsable de un considerable porcentaje de los abandonos del tratamiento. Por lo tanto, también estos datos parecen señalar la importancia de la exposición y la conveniencia de dedicar tiempo a su explicación y/o justificación con el paciente. Las técnicas distractoras y la solución de problemas siguen unos patrones similares, siendo usadas casi 5 veces más en las personas del grupo de altas. Con todo, su uso, incluso en el grupo de altas, solo afecta al 55% de las personas y el número de sesiones en que se utiliza está alrededor de una. Son pues técnicas de menor uso en la FS y que parecen menos relevantes para los resultados. Estas parecen más relevantes en tratamientos multicomponentes (Albano y Dibartolo, 2007), pero cuando se analiza la técnica parece que no alcanza mucha eficacia por sí misma (Bados, 2009; Caballo et al., 2016; Fedoroff y Taylor, 2001; Ortiz, 2015). Por lo que respecta a la reestructuración cognitiva, se ha utilizado en la mayoría de los pacientes de ambos grupos, incluso en el grupo de altas es la técnica más frecuentemente utilizada y a la que mayor cantidad de sesiones se le ha dedicado (media de 9). No parece ser muy discriminativa del resultado de la terapia, pues también se ha utilizado en la mayoría de los pacientes que han abandonado. Este resultado es esperable, si se tiene en cuenta que los problemas de ansiedad, como la FS, en gran parte están mantenidos por procesamiento automático (Brewin, 1996), mientras que la reestructuración cognitiva parece actuar fundamentalmente sobre el procesamiento controlado. Todo lo contrario sucede con la técnica de EHHSS (entendiendo ésta como el uso completo de todo el procedimiento del EHHSS), utilizada con mucha frecuencia (87.1%) en el grupo de altas y con una duración importante (4.8 sesiones). Parece una técnica muy discriminativa de los resultados, probablemente por facilitar componentes que pueden ser deficitarios en las personas con FS. Una explicación alternativa, dado que en muchas personas con FS sí disponen de estas habilidades sociales, es que o bien no las han puesto en práctica por problemas motivacionales o bien sus elevados niveles de ansiedad en situaciones sociales les impiden practicarlas. Destaca también la diferencia entre el uso de “otras técnicas” en el grupo de altas y abandonos. El que sean técnicas muy dispares, cada una con objetivos específicos diferentes, señala que casi en todos los casos del grupo de altas (97%) se ha utilizado alguna técnica de éstas, poniendo de relieve la amplia variedad de conductas alteradas en los problemas de FS. En el análisis de clústers (Tabla 9), las técnicas agrupadas en el clúster como las más frecuentemente utilizadas son control de activación, técnicas de exposición, reestructuración cognitiva, EHHSS y otras técnicas. Parece que entre las más utilizadas hay algunas que no son las que han marcado diferencias importantes entre los grupos de altas y abandonos. Quizá esto pueda señalar el porqué de algunas diferencias en los resultados: el escaso uso de las técnicas más relevantes. Ciertamente se usa exposición, pero no tanto como se debiera, pues siendo la técnica de referencia solo se ha utilizado con el 62% de los pacientes. Algo similar puede decirse del EHHSS (utilizada en el 59%), de las técnicas distractoras (37%) y de la solución de problemas (39%), si bien estas dos últimas no suelen ser consideradas tan relevantes en la FS. A fin de determinar qué técnicas podrían predecir mejor el alta terapéutica se hizo un análisis de regresión logística multivariada (Tabla 10). Como se puede observar en los resultados, entrarían dentro de la ecuación de predicción de éxito la utilización de técnicas de exposición y la utilización de otras técnicas. Lo primero es obvio dado el acuerdo en la literatura sobre el valor de las técnicas de exposición en problemas de ansiedad en general y en FS en particular pues, como se ha señalado, los problemas que subyacen a este trastorno parecen deberse a alteraciones en el procesamiento automático. Lo segundo, el uso frecuente de otro tipo de técnicas, puede ser explicado por la presencia de otros problemas concurrentes a los que hay que prestar atención clínica, tal vez de forma inmediata, reafirmando la idea de complejidad de este trastorno y cómo puede llegar a influir en los diferentes ámbitos de la vida de la persona (APA, 2013; Katzelnick et al., 2001). Finalmente, se observa en la Tabla 11 el coste medio para un paciente que alcanza el éxito terapéutico (1,200€, repartidos en 4 sesiones de evaluación, 20 de tratamiento y 1 de seguimiento). Este precio puede parecer elevado, aunque, según Singleton, Bumpstead, O’Brien, Lee y Meltzer (2001) o Acarturk et al. (2009) en trabajos sobre el gasto que supone padecer FS en el Reino Unido y Holanda, el coste medio anual por persona varía entre los 2,000€ y 12,000€, en conceptos como visitas al médico de cabecera, improductividad laboral, visitas médicas a domicilio o días en el hospital, generando mayor carga al sistema el mantener este tipo de miedos. Además, no se pueden comparar directamente los costes señalados para el tratamiento psicológico y el uso de fármacos, pues al precio de los fármacos habría que sumarle los costes en personal y de los centros médicos, también los consabidos efectos secundarios de los medicamentos, así como posibles síndromes de discontinuación, especialmente en los antidepresivos (Bravo, 2002). Estos efectos secundarios y efectos de discontinuación, en ocasiones son tratados o paliados, por una parte, con la prescripción de nuevos fármacos, aumentando el gasto en medicamentos y, por otra, alargando la pauta farmacológica para intentar evitar los efectos antes descritos. El resultado de estas dos estrategias suele llevar aparejado un incremento en el coste económico del tratamiento. Por último, cabe señalar que estos precios se basan en el coste de referencia de venta al público de los medicamentos genéricos, pudiendo cambiar estos precios según le empresa farmacéutica que los suministre. A estas consideraciones deben añadirse los resultados a largo plazo, pues la toma de fármacos no conlleva el aprendizaje de estrategias para manejar los problemas de ansiedad, factor que sí se trabaja en la terapia psicológica, lo que comúnmente produce que cuando se suspenda el tratamiento farmacológico se corra el riesgo de que el paciente no sepa manejar los primeros síntomas de ansiedad que padezca después del abandono de la medicación, aumentando la probabilidad de recaída frente a la terapia psicológica. En resumen, el porcentaje de personas que consiguen el éxito terapéutico en clínicas que hacen uso de TEA es similar, y en ocasiones superior, a lo informado por los estudios de eficacia, siendo el número de personas que abandonan prematuramente inferior a los datos existentes en la literatura científica. Apostar por un protocolo de intervención para la FS, en el ámbito aplicado, que incluya las técnicas que se han descrito como efectivas (en la literatura) y discriminativas (en este estudio), es decir, exposición y otras técnicas, con el apoyo flexible de control de la activación, EHHSS, reestructuración cognitiva y solución de problemas, podría hacer que se mantuviera el alto porcentaje de altas y se redujeran los costes del proceso terapéutico, consiguiendo una terapia más directa, focalizada y eficiente. Todo ello promueve la aplicabilidad de este tipo de tratamiento, los TEA, para este tipo de trastorno en el ámbito asistencial, en concordancia con lo expuesto anteriormente en los estudios de eficacia y en las guías clínicas. Las conclusiones de este estudio pueden verse amenazadas por limitaciones como el número de pacientes de la muestra, así como utilizar una clínica universitaria, aunque hay que recordar que los clínicas universitarias han sido consideradas centros representativos de la práctica clínica (Borkovec, 2004). Asimismo, el propio diseño experimental, un estudio retrospectivo, no permite una selección previa de las variables, además de una pérdida de información en la codificación, trabajando con lo que ya se cuenta. Por otro lado, el hecho de ser un estudio de efectividad hace que no se puedan controlar todas las variables que puedan estar influyendo en la mejora (como por ejemplo los psicofármacos). Esto merma la generalización de los resultados. Sin embargo, todo trabajo es limitado y en éste se han representado las variables que han sido consideradas de máximo interés, abriendo un camino que está por recorrer. Futuros trabajos deberán continuar este trayecto considerando otras variables. Extended Summary Both DSM-5 (APA, 2013) and ICD-10 (WHO; OMS, 1999) characterize the problems of social phobia (SP) as an accused and persistent fear in social situations or public performances for fear of embarrassment. Epidemiologically, SP stands out as one of the most prevalent disorders (APA, 2013; Haro et al., 2006; Kessler, Petukhova Sampson, Zaslavsky, & Wittchen, 2012). Social phobia has an early disorder onset with a chronic course. Significant problems are developed in a person’s life (APA, 2013), including labor scope and even marital problems, and suicide rates increase until reaching levels of 21.9% (Katzelnick et al., 2001). It is necessary to have efficient and effective treatments, considering the treatment of choice for SP as a combination of cognitive and behavioral treatments (Chambless & Ollendick, 2001). APA (2010) and National Institute of Mental Health (NIMH, 2016) recommend as SP main treatment exposure techniques, cognitive therapy, relaxation techniques, and social skills training. Regarding drug therapy, antidepressants are indicated as Selective Serotonin Reuptake Inhibitors (SSRIs) and Monoamine Oxidase Inhibitors (MAOIs) or anxiolytics such as beta-blockers, for specific situations (NICE, 2013). Besides the indications about the type of treatment (how), there are also indications about therapeutic sessions, especially its duration (how long). Thus, the APA (2010) recommends between 12 to 16 sessions; The National Institute for Health and Care Excellence (NICE, 2013) establishes as references 14-15 individualized sessions. In Spain, Botella, Baños, and Perpiñá (2003) developed a plan of 15 treatment sessions, with the possibility of adding 8 if difficulties of self-esteem or social skills arise. It is unclear that these suggestions regarding strategies and duration, which usually meet in research (efficacy) are met in the clinical setting (effectiveness) (Labrador and Ballesteros, 2011). Identifying which specific techniques are used, how they are distributed along the intervention process, the levels of effectiveness achieved, and how many sessions are necessary to achieve this efficacy is an important information to transfer developments in the field of research to care practice (Labrador and Crespo, 2012). The aim of this work are to analyze the psychological treatment for SP problems in clinical settings by identifying: a) levels of effectiveness, b) duration of treatments, c) treatment costs, and d) specific intervention techniques used and their distribution in the therapeutic process. Method The sample consists of 51 patients, average age 30.14 (SD = 8.309), mainly women (60.8%), single (78.4%), and students (64.7%). Descriptive analyses for sociodemographic characteristics and the therapy cost were performed; besides, the sample was divided into two groups (patients who achieve discharge and patients who drop-out), differences between the two groups were analyzed. Finally, cluster analysis techniques were performed and multivariate analyses were conducted to know which techniques predicted therapeutic success. To obtain the formal diagnosis and its reassessments, a semistructured interview, ad hoc self-registers, self-report, and questionnaires recommended in the literature for this disorder were used. The questionnaires used included the Social Avoidance and Distress Scale (SAD) and the Fear of Negative Evaluation Scale (FNE). Results Socio-demographic variables. There are no significant differences in the sociodemographic characteristics of the sample between discarded and drop-out patients (Table 1). The high percentage of students and singles is significant. The percentage of drug use at the beginning of the intervention sheds no significant differences between subjects who achieve discharge and those who drop-out (chi-square = 2.862, p = .581). The same happens at the end of the intervention (chi-square = 1.776, p = .302) (Table 3). The percentage of drug use between the beginning and end of the therapeutic relationship in patients who have completed treatment shows significant differences (chi-square = 14.98, p = .005). Table 4 shows the presence of co-morbid diagnosis in the whole sample and in the subgroups (discharged and drop-out). There are no significant differences between the samples. In the results, the fact that 61% of patients achieve discharge stands out. Table 6 shows mean, SD, and range of assessment, treatment and follow-up sessions of patients in each group after the intervention. The average of 20 treatment sessions is significant in the discharged group. Treatment variables. Among patients discharged, the five most commonly used techniques are psycho-education, control activation, exposure, cognitive restructuring, and “other techniques”. A cluster analysis was performed to see how the techniques used are clustered. The result of cluster analysis techniques for the use of patients who have achieved discharge is shown in Table 9. In two-cluster, techniques that are more related to the success of treatment, such as control activation, exposure, cognitive restructuring, EHHSS, and “other techniques” are gathered. Finally, the result of multivariate logistic analysis forward stepwise is presented, where techniques better predicting therapeutic discharge are exposure techniques and “other techniques” (Table 10). Economic variables. The (estimated) costs of psychological treatment for those who have successfully completed therapy are €1,200 for psychological treatment and €487.20 for pharmacological. These are displayed in Table 11. Discussion An analysis of therapeutic results indicates that 60.8% of patients achieved discharge. These results are within (close to 70%) rates improved when ETS are used in the field of research (Forand, Evans, Hagling, & Fishman, 2011; Stewart & Chambless, 2009), indicating the advantages of generalizing ETS to clinical setting. Regarding the number of sessions, there were an average of 4 evaluation sessions, 20 treatment sessions and 1 follow-up session, these last ones being considered low. With respect to the frequency of drop-outs (31.4%), it seems a bit high, at least compared to efficacy studies. The percentage of those who do not begin treatment is 7.8%. These relatively high drop-out numbers reveal the need to generate not only efficient and effective, but also brief and direct treatments. Concerning the number of techniques used in the treatment, significant differences between discharged (average 8.5) and drop-out (mean 3.7) patients appear. It is also noted that the range of techniques is broad (5-15), which underscores the need to learn an important number of skills to manage the altered PS responses and their consequences. In order to establish what techniques could predict therapeutic success, a multivariate analysis was conducted (Table 10). As can be seen in the results, exposure techniques and the use of other techniques fall within the successful prediction equation. Finally, the average cost for a patient who achieves therapeutic success (€1,200 spread over 4 evaluation sessions, 20 treatment sessions, and 1 follow-up session). This price may seem high, although, according to Singleton, Bumpstead, O’Brien, Lee, and Meltzer (2001) or Acartürk et al. (2009), the annual cost per person of suffering PS in the UK and the Netherlands varies between 2,000€ and 12,000€. To summarize, the percentage of people who achieve therapeutic success in clinics which use EST is similar, and sometimes higher, than what is reported by efficacy studies. The number of people who drop-out are lower to existing data coming from scientific literature. Opting for an intervention protocol for PS, in a clinical setting, which includes techniques that have been described as effective (in literature) and discriminative (in this study) could keep up with the high percentage of discharged and reduce the costs of the therapeutic process, reaching a more focused and efficient therapy. All this promotes the applicability of this type of treatment, EST, for this type of disorder in a health care setting. Referencias |
Para citar este artículo: Ballesteros, F. y Labrador, F. J. (2018). Análisis de las técnicas psicológicas utilizadas en el trastorno de fobia social en un centro sanitario de psicología. Clínica y Salud. Publicación anticipada en línea. https://doi.org/10.5093/clysa2018a11
Correspondencia: fballesterospsi@yahoo.es (F. Ballesteros).
Copyright © 2026. Colegio Oficial de la Psicología de Madrid








 e-PUB
e-PUB CrossRef
CrossRef JATS
JATS







